遺伝性出血性末梢血管拡張症という疾患があります。全身の血管に異常(血管奇形)が起こり、出血症状が現れる遺伝性の疾患です。
オスラー病とも言われます。
今回は、この稀な疾患について書きます。
病名について
遺伝性出血性毛細血管拡張症(Hereditary Hemorrhagic Telangiectasia) とも言います。
略してHHT。
英国の医師 Sutton が1864年に、遺伝性の鼻出血と毛細血管拡張が観察される疾患を記載して報告したのが最初と言われています。
その後、フランスの医師 Rendu、アメリカの医師 Osler、ドイツの医師 Weber らが別々に症例報告を積み重ねたため、Osler-Rendu-Weber 病と呼ばれるようになり、単にオスラー病とも呼ばれていました。
1909年にアメリカの医師 Hanes が 、疾患名を遺伝性出血性毛細血管拡張症(HHT)として統一し、現在ではこれが一般的になっています。
どんな病気?
皮膚、粘膜の毛細血管拡張と多臓器の血管奇形を特徴とします。
血管奇形は主として動静脈瘻(ろう)、動静脈奇形です。
HHTは、遺伝子の変異により血管の構造が維持できなくなり、血管の拡張が起こります。
全身の血管系は、動脈から毛細血管を介して静脈に流れ込むのが普通ですが、HHTでは毛細血管の構造が維持できず拡張してしまいます。
そのため全身の血管に、動脈が静脈に直接流れ込む動静脈瘻(arteriovenous fistula AVF)や動静脈奇形(arteriovenous malformation AVM)が発生します。
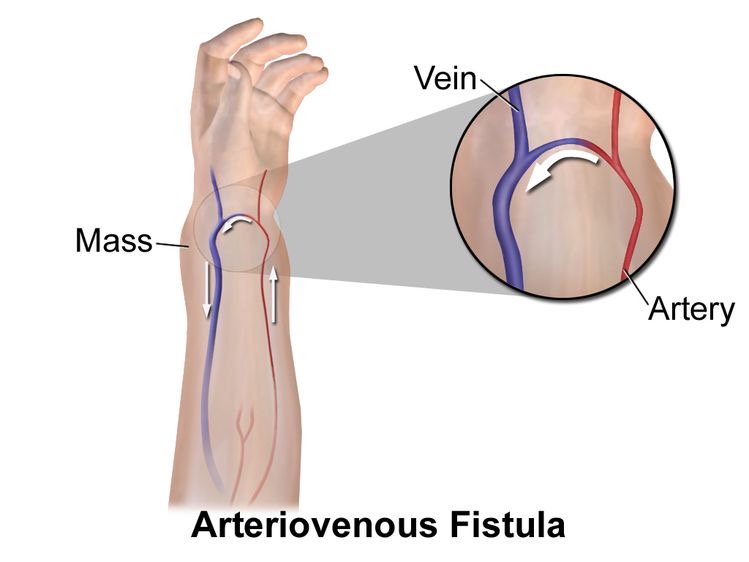
動脈(Artery 🟥)から静脈(Vein 🟦)へ
毛細血管を通らずに血液が直接流入する
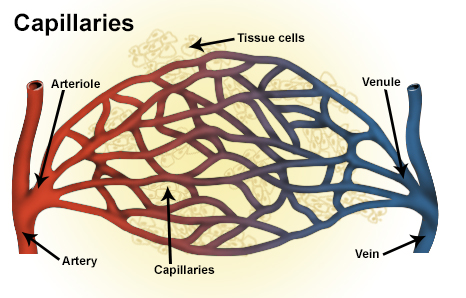
図1は、動静脈瘻の血管構造を示しています。
動脈から静脈へ、毛細血管を通過せずに直接、血液が流れ込みます。
毛細血管とは、動脈と静脈の間をつなぐ、太さ5-20μmの非常に細い血管の集まりです。毛細血管は全身に存在し、全身の血管の90%を占めています。
毛細血管の構造を図2に示します。
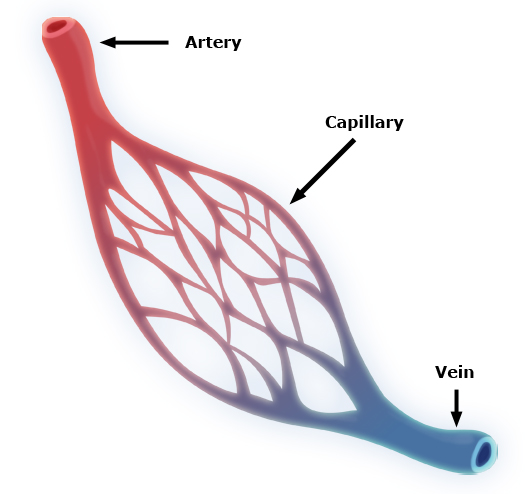
Artery(動脈)とVein(静脈)の間に存在する
https://ja.m.wikipedia.org/wiki/%E6%AF%9B%E7%B4%B0%E8%A1%80%E7%AE%A1
全身の血管系は、すべて図2のように、動脈と静脈の間に網状になった毛細血管のネット(capillary)が存在して組織の血流を維持しています。
HHTでは、この毛細血管が構築されずに拡張した血管構造になり、動脈から静脈に直接血液が流入します。この動脈から静脈への血流構造が臓器の太い血管に起こると、動静脈瘻(arterio venous fistula, AVF)となります。(図1)
動静脈瘻では、静脈系の圧が高くなり、細静脈の拡張がみられます。
この全身の毛細血管の拡張が、この疾患の病因です。
全身の多臓器の血管に血管拡張が起こるため、多くの症状が起こります。
症状は?
鼻出血 (Nosebleed)
最も多いのは、鼻出血です。
ごく軽微な刺激で何度も繰り返し起こります。
通常の鼻出血と同様に、キーゼルバッハ部位から起こりやすいとされていますが、鼻内粘膜のどこからでも出血します。
止血しにくく、パッキングによって一度止血しても、止血素材を外すときに再出血します。そのため、1次止血には多くの場合、スポンゼルなどの組織接着性のゲル状吸収性素材を使用します。
HHTの鼻出血は頻回に起こり、止血しにくいため、比較的大量の鼻出血になることも稀ではありません。
繰り返す鼻出血のために、貧血がみられることが多いとされています。
鼻出血はHHTの95%に起こると報告されています。
皮膚・粘膜の毛細血管拡張 (telangiectasia)
全身の皮膚、粘膜に特徴的な毛細血管拡張症(telangiectasia)が生じます。毛細血管の拡張なので出血することがあります。
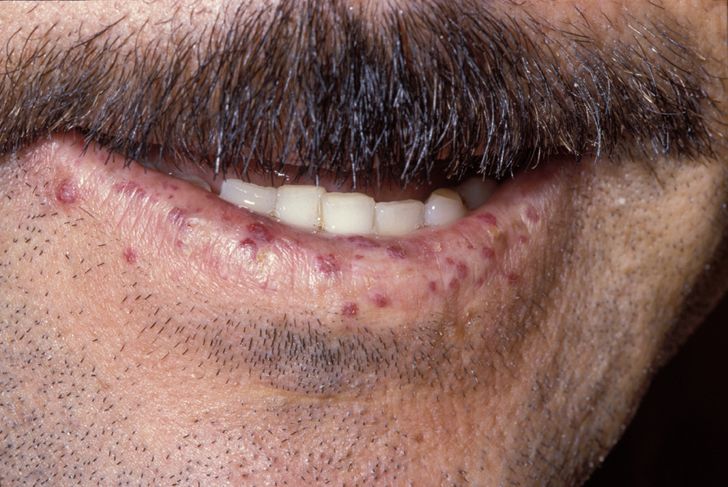
顔面や頚部の皮膚に、赤い点状または線状の毛細血管拡張が見られます。さらに、舌、口唇粘膜、指先の皮膚にも同じ毛細血管拡張が見られます。(写真1-5)
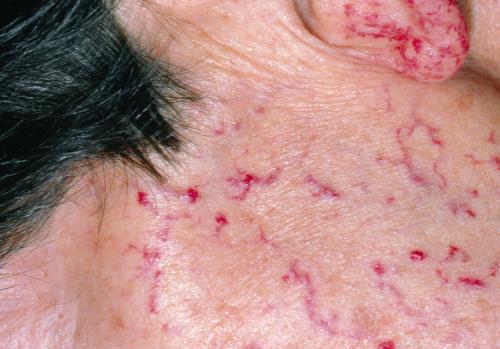
( telangiectasia )
(MSD manuals 遺伝性出血性毛細血管拡張症
(Osler-Weber-Rendu症候群)より引用)
顔面の頚部皮膚に、赤い点状または線状の特徴的な毛細血管拡張がみられています。(写真1)
これらは、日光に暴露する部位にできやすいことが知られています。
https://en.m.wikipedia.org/wiki/Hereditary_hemorrhagic_telangiectasia
口唇粘膜に特徴的な毛細血管拡張症を認めます。毛細血管拡張は、赤い粘膜隆起としてみられています。(写真1)
https://en.m.wikipedia.org/wiki/Hereditary_hemorrhagic_telangiectasia
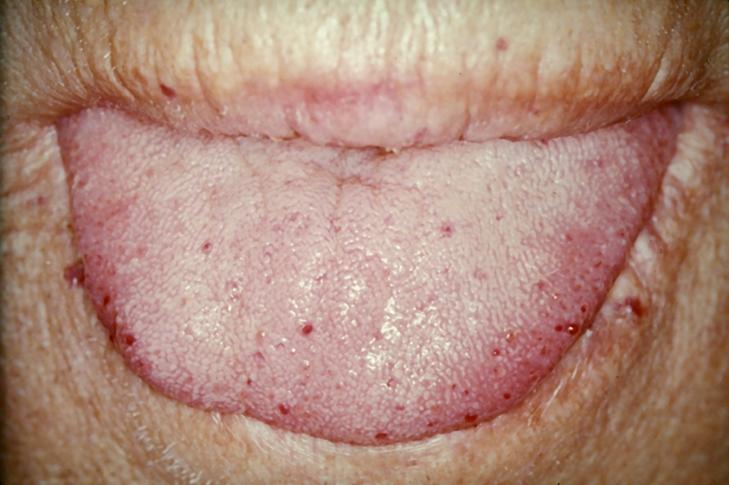
舌に見られる毛細血管拡張症です。
血流の多い舌縁部に多くの毛細血管拡張のための赤い隆起が見られます。
容易に出血します。多くは口腔内出血として自覚します。
(MSD manuals 遺伝性出血性毛細血管拡張症
(Osler-Weber-Rendu症候群)より引用)
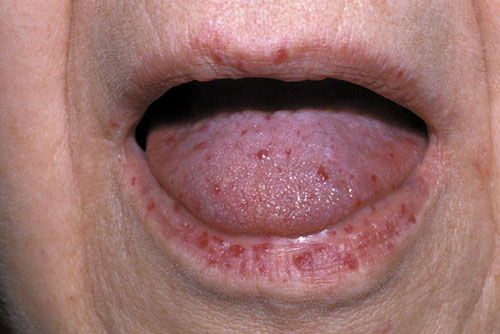
同じく、舌表面に毛細血管拡張による赤い粘膜の隆起が見られます。
口唇にも、同様の毛細血管拡張の赤い隆起をみとめます。
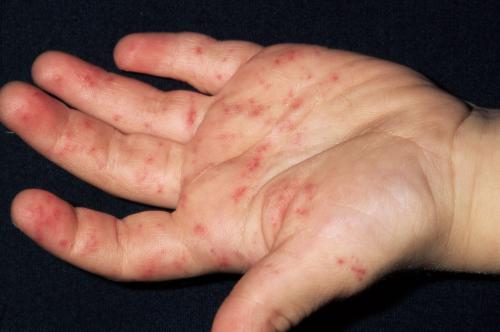
さらに、指先にも毛細血管拡張症が生じます。
( telangiectasia )
(MSD manuals 遺伝性出血性毛細血管拡張症
(Osler-Weber-Rendu症候群)より引用)
指先と掌(てのひら)の皮膚に、毛細血管拡張による赤い隆起性病変をみとめます。
指先の毛細血管拡張は、指先の腹の部分にできます。
指先の毛細血管拡張も、機械的刺激によって、擦れて簡単に出血します。
これら、写真1-5に見られる、皮膚、粘膜の毛細血管拡張の所見は、HHTの特徴的な所見です。80%に見られると報告されています。
舌、口唇、指にできる毛細血管拡張症は診断上、有用です。
皮膚、粘膜の毛細血管拡張は小児期は少なく、年齢とともに増加します。
肺動静脈瘻(Pulmonary AVF),
肺動静脈奇形(Pulmonary AVM)
HHTの非常に重要な合併症の1つです。
HHTの50%に存在します。
女性に多いとされています。
80%の単純型と20%の複雑型に分類されます。複雑型では数本の肺動脈が異常血管を介して数本の肺静脈に繋がっています。
肺の毛細血管は、全身の静脈から回収される細菌や血液の塊を、毛細血管(細いネット状の血管網)でフィルター除去する働きがあります。
肺動静脈瘻の血管の径が3mm を超えると脳梗塞や脳膿瘍の原因になりやすいことが知られています。
肺の動静脈奇形(AVM)からの出血は比較的稀ですが、出血が起こると血痰、血胸(胸腔に血液が貯留する)などの症状が起こります。
HHTでは、肺の動静脈瘻(AVF)や動静脈奇形(AVM)のために、毛細血管がバイパスされて血流が流れるために、これら回収されるはずの細菌塊や血液塊がそのまま動脈血にのって、脳に運ばれ、血栓による脳梗塞や細菌感染による脳膿瘍(のうよう)が発症します。
また、大きな動静脈奇形(AVM)があると、右室からの酸素の欠乏した血液が肺胞をバイパスして通過するために、肺胞でのガス交換ができなくなります。
その結果、低酸素血症を起こして、呼吸困難やチアノーゼを生じるようになります。
一定の大きさ以上のAVMでは、肺のAVMに特徴的な手指先の”クラビング”(clubbing)が見られます。
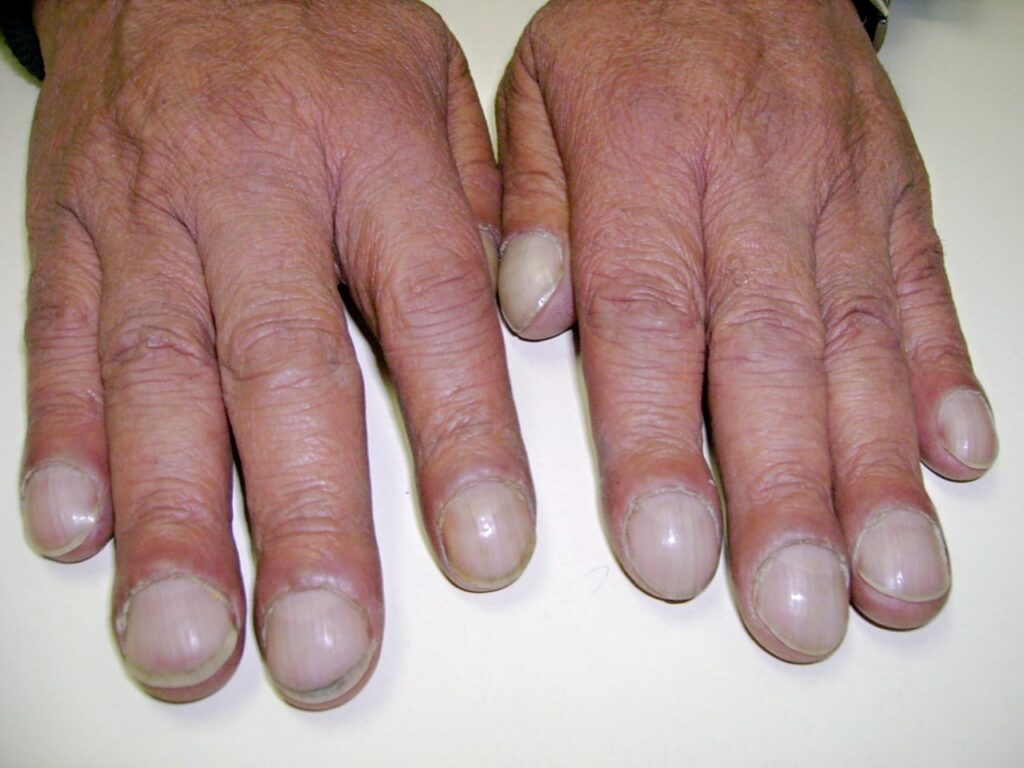
https://en.m.wikipedia.org/wiki/Nail_clubbing
肺動静脈瘻の古典的3徴は、呼吸困難、チアノーゼ、指のクラビング(clubbing)(写真6)ですが、3つが揃うことは稀とされています。
経皮的酸素飽和度の数値が94%以下であれば、肺動静脈瘻を疑って、精査が必要です。
さらに血流の位置関係のために、仰臥位よりも起坐位で呼吸困難が強くなる症状も認めます。血液が太い血管を通過するため、聴診で肺に血流の雑音が聞こえます。
肺の動静脈奇形(AVM)が発見された患者さんの70-80%がHHTと診断されています。
しかしながら、肺のAVM全体の29%が無症状であるとされる報告もあります。
肺動静脈瘻の治療は、適応がある症例にたいして、現在ではコイル塞栓術が第一選択の治療として行われています。
肝動静脈奇形(Liver AVM)
HHTの30-70%にみられます。
肝臓にもAVMが生じます。
肝臓のAVMは、AVMが発生する動脈と静脈の位置関係によって起こる症状が違ってきます。
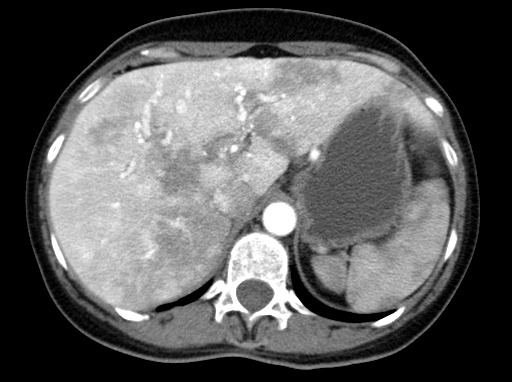
https://en.m.wikipedia.org/wiki/Hereditary_hemorrhagic_telangiectasia
肝臓のAVMは、肝機能異常だけでなく黄疸の出現や、門脈系の血管を巻き込むAVMを原因とする門脈圧亢進から食道静脈瘤の形成が進行して、静脈瘤破裂による大量出血が起こることがあります。
肝臓内の大きな動脈(肝動脈)と静脈(肝静脈)のAVMであれば、血液の大量のバイパス流が起こるため、全身の静脈系にうっ血が起こり、大量の静脈環流が右心系に流れ込みます。
心臓はそのために心拍出量を増加させて対応しなければならず、うっ血性の心不全(高拍出性心不全)を起こしてきます。
脳動静脈奇形(Cerebral AVM)
HHTの10%に見られます。
脳動静脈奇形(AVM)の主な症状は、頭痛と痙攣(けいれん)発作です。
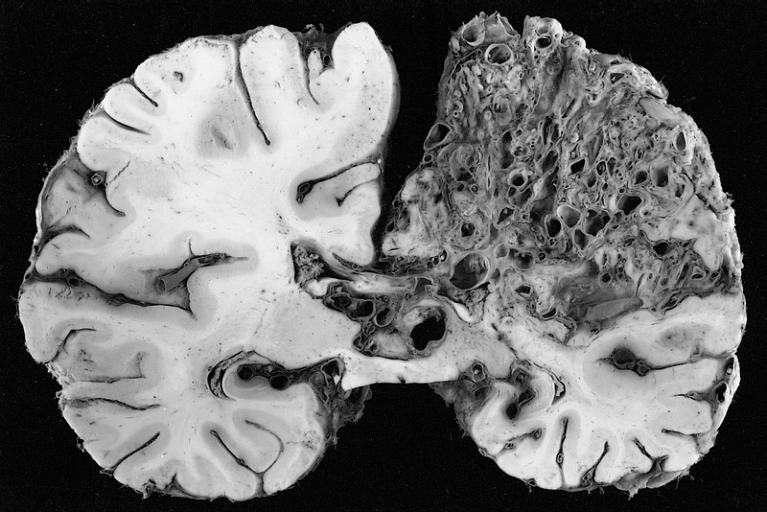
内径の大きな血管が多数観察される
https://en.m.wikipedia.org/wiki/Cerebral_arteriovenous_malformation
一般に、脳のAVMの50%以上は、破裂による突然の脳出血、くも膜下出血で発症します。
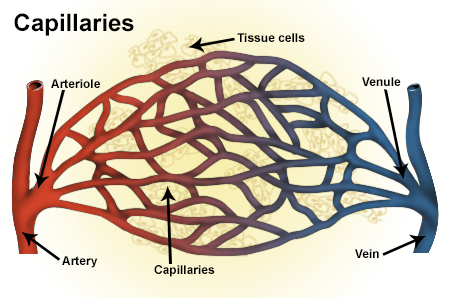
https://en.m.wikipedia.org/wiki/Venule
図2でも示したように、毛細血管(capillary)は、動脈(artery)と静脈(vein)の間に存在する網状の血管のネットです。(図3)
脳は非常に血流が多い臓器です。
この大量の血液が流れている臓器で、太い動脈から太い静脈へ直接血流のバイパスができていますので、脳のAVMは破裂時に全身的にかなりハイリスクになります。しかし、脳動脈瘤の破裂によるくも膜下出血と比較するとAVMからの出血は静脈性のものが多く、比較的出血量は多くないと言われています。
大きなAVMでは、けいれん発作が多くみられ、初発症状のこともあります。
20-40%にけいれん発作がみられると報告されています。
比較的出血しにくいとされる micro-AVM も多発性に存在しており、このリスクの評価はまだ一定の見解がありません。
脳血管奇形の確認は、CT, CT angiography (CTA), MRI, MR angiography (MRA) での画像診断が行われます。
( angiography = 血管造影 )
脊髄血管奇形奇形(Spinal AVM)
HHTの1%以下にみられるとされています。
頻度は高くありませんが、脊髄動脈の動静脈奇形が起こる部位によって、症例によって(とくに静脈瘤を伴った傍髄質動静脈瘻など)は、出血により不可逆性の下肢の麻痺や重大な神経障害を発症することがあるため、慎重な観察が必要です。
消化管出血
自覚症状があるのみで20%にみられます。
症状のない消化管出血はもっと%が高いと言われています。
消化管粘膜に毛細血管拡張が生じて、機械的刺激により出血します。繰り返す消化管出血のため、貧血になることがあります。
消化管出血がつよく疑われるとき、食道、胃、十二指腸、上部小腸を内視鏡検査で精査します。
毛細血管拡張(telangiectasia)は、口腔から大腸までの全消化管に起こりますが、とくに胃、十二指腸に多く発症します。
毛細血管拡張の病変が20個以上あると、血液中のヘモグロビン濃度が8g/dl以下になることが報告されています。
通常は、鼻出血の量や頻度から推定される貧血よりもさらに重症の貧血が認められるとき、血液の嘔吐や黒色便がみられるときなどに内視鏡検査が行なわれます。
内視鏡検査でも出血点が確認できないときは、内視鏡で確認できない小腸をターゲットとしてカプセル内視鏡を使用することもあります。
アルゴンプラズマ凝固装置で焼灼しています。
https://en.m.wikipedia.org/wiki/Hereditary_hemorrhagic_telangiectasia
遺伝するの?
HHTは、常染色体優性遺伝をします。
簡単に言うと、両親のどちらかにHHTがあると、子どもは50%の確率でHHTになります。
HHTでは現在までに、EGN(endoglin)、ACVRL1、SMAD4 などの遺伝子変異によることが知られています。その他にさらに2つの原因遺伝子が見つかっています。
このうちENG遺伝子変異とACVRL1遺伝子変異によるものが80%を超えています。
HHTは現在、EGN遺伝子変異によるものをHHT1、ACVRL1遺伝子変異によるものをHHT2として分類されています。
肺動静脈瘻と脳動静脈奇形は、HHT1に多く、肝動静脈瘻はHHT2に多いと報告されています。
一般にHHT1の方が、HHT2よりも早期から鼻出血や毛細血管拡張が出現しやすく、重症であることが知られています。
近年、新しい遺伝子異常のタイプとして、HHT3、HHT4が報告されています。
HHTは現在、5000-8000人に1人の割合で存在すると言われています。
HHTは世界中に広く確認されており、地域差がありますが、欧州ではHHT2の頻度が高く、日本ではHHT1の頻度が高いと言われています。
診断は?
“Curaçao criteria”が存在します。
HHTの診断基準 ”Curaçao criteria”
①繰り返す鼻出血
②皮膚、粘膜の毛細血管拡張
③肺、脳、肝臓、脊髄、消化管の
”動静脈瘻(動静脈奇形)”
④第1度近親者に同様の症状がある
3つ以上で確診 definite
2つ以上で疑診 possible
1つは可能性が低い unlikely
( “Curaçao” は、キュラソーと読みます。)
地域性
HHTは、世界的に見て特定の地域に高い有病率があります。日本では5000-8000人に1人、北米を含む他の国では5000人に1人と報告されています。
しかしながら、中央ヨーロッパのフランスとスイスの国境にあるジュラ(jura)山脈の地域では2351人に1人、カリブ海オランダ領アンティールに所属する小さな2つの島、ベネズエラの北60kmに位置するキュラソー島(Curaçao)とボネール島(Bonaire)では、1331人に1人の割合になっています。
(ジュラ山脈地域では、ACVRL1遺伝子変異との相関が報告されています。)
キュラソー(Curaçao)は、診断基準となっている “Curaçao criteria” の島の名前です。
HHTのカンファレンスがベネズエラの北部のカリブ海のCuracao(キュラソー)島で行なわれ、そこで決められたた診断基準のため、 “Curaçao criteria” と呼ばれています。
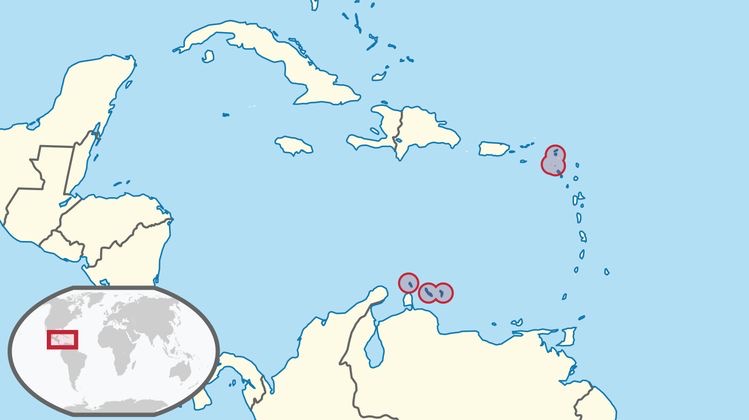
キュラソー島、ボネール島など
世界で最もHHTの発症が多い。
なぜ耳鼻科?
遺伝性出血性毛細血管拡張症(Hereditary Hemorrhagic Telangiectasia) について、書いてきました。
耳鼻咽喉科にどう関係するか、もう理解できたと思います。
HHTでは、95%が鼻出血を起こします。
HHTは、全身的な検索が必要であり、肺動静脈奇形を含めて、多診療科の医師が治療に関わる必要があります。
その中で、難治性の鼻出血を繰り返すため、耳鼻咽喉科医の役割がある程度、必要になってきます。それは、鼻出血の症状から、HHTの診断を疑うことも含まれます。
鼻出血が、HHTの初発症状になることも少なくないからです。
HHTの鼻出血は?
HHTの鼻出血は、診断基準の”Curaçao criteria” にもあるように、”何度も繰り返す” 鼻出血です。

https://en.m.wikipedia.org/wiki/Nosebleed
通常の鼻出血はこのようにして起こります。(写真10) これ以外に、鼻ほじり、強い鼻かみなどが原因になります。
つまり、”外傷性” = 鼻粘膜に”機械的な刺激” が加わったときが最も多い原因です。
(機械的な= 粘膜表面を擦るような)
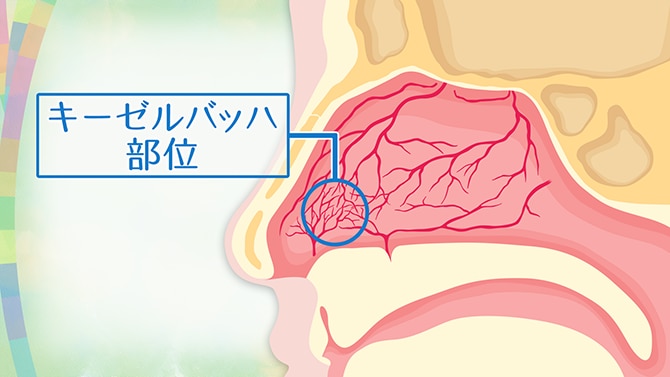
鼻腔の中、左右の鼻中隔最前部の鼻粘膜上に “キーゼルバッハ部位” と呼ばれる血管叢が存在します。
このキーゼルバッハ部位の網状になった細い血管網が擦れたりすることで破れて、鼻出血を起こすのです。
鼻出血の90%は、このキーゼルバッハ部位から起こると言われています。(図5)
鼻中隔最前部の粘膜には血管叢(そう)が存在する
https://www.nhk.or.jp/kenko/atc_1194.html
軽微な刺激で出血する
多くの鼻出血は、写真10のボクシング中の子供たちのように、鼻につよい外力や刺激が加わったときに出ます。
ところが鼻出血には、通常はまず鼻出血なんか起こらない程度の、ごく軽い刺激でも出血することがあります。
そのような鼻出血の原因は、腫瘍、鼻腔血管の血管瘤などの他に、白血病などの血液疾患、血友病などの血液凝固因子の異常、血小板の機能異常や血小板減少をきたす疾患による出血傾向があります。その中の1つが、鼻腔粘膜の毛細血管壁の拡張、薄さ、弱さをともなうHHTです。
HHTの鼻出血は通常の鼻出血と同じく、キーゼルバッハ部位からの出血が多く、ごく軽微な接触が直接の原因となります。
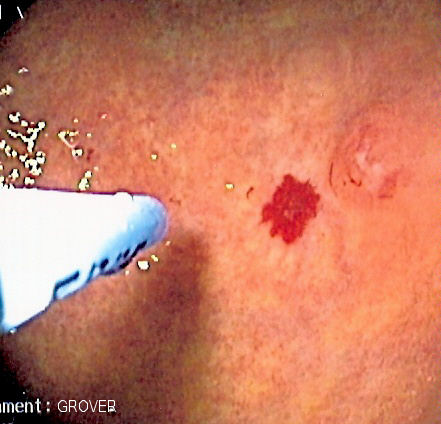
頻回の鼻出血をきたす症例では、鼻腔内を内視鏡で詳細に観察すると、鼻腔粘膜に多発性に毛細血管の拡張にともなう所見が見られることが多く、HHT診断の一助となります。
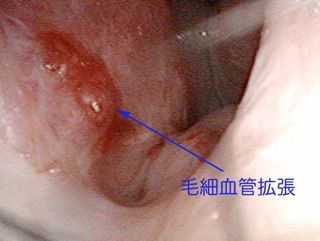
(HHT, オスラー病)の鼻粘膜所見
http://www.komiyama.me/Kodomo/HHTto_bi_xue.html
オスラー病と鼻出血
大阪市立総合医療センター 脳血管内治療科 小宮山雅樹先生のホームページ
” 脳血管奇形・血管障害・血管腫の
ホームページへようこそ “
http://www.komiyama.me/Kodomo/welcome.html
より写真を引用しています。(写真11)
鼻腔粘膜に破れやすい拡張血管をみとめます。
HHTの鼻粘膜血管拡張を、以下の4つに分類している論文もあります。
1型: 孤立性点状血管拡張
2型: びまん性連結血管
3型: 孤立性動静脈奇形
4型: 連結型動静脈奇形
下記論文 図1 鼻粘膜血管病変のパターン (Mahoney & Shapshay, 2004を改変)より引用
オスラー病を疑うコツと鼻出血への対応の要諦
市村 恵一 石橋総合病院
日本鼻科学会誌 57(1) : 107 ~ 109, 2018
https://www.jstage.jst.go.jp/article/jjrhi/57/1/57_107/_pdf
上記URLより、論文内の 図1写真 でご確認ください。
なぜ出血する?
HHTの繰り返す鼻出血の原因は、毛細血管の直前に存在する、” 細動脈 Arteriole ” の
①中膜筋層の発育不全と、
②内膜弾性板の欠如であることが、
病理学的に確認されています。
(図3 の再挿入)
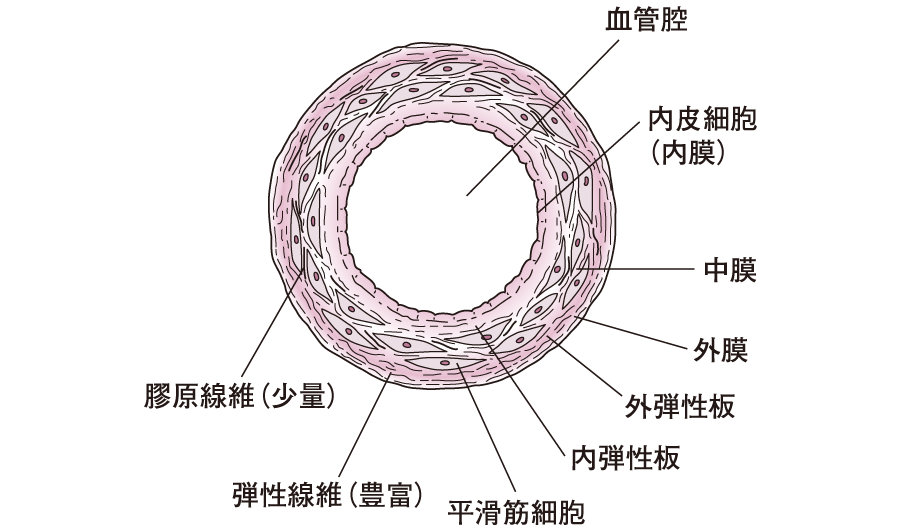
内膜-中膜-外膜の3層構造
https://www.kango-roo.com/learning/2236/
細動脈の断面です。血管の内側から内膜-中膜-外膜の3層構造をしています。
中膜に” 筋層 “が、内膜と中膜の間に” 弾性板 ” が存在しています。 (図7)
細動脈 Arteriole は、細動脈の中膜筋層(血管平滑筋)が収縮と弛緩を繰り返すことで、細動脈の直径を変化させて、毛細血管(capillaries)への血液流入の量を調節しています。 (図6)
通常の鼻出血の止血法に使用する強力な血管収縮薬のボスミンは、細動脈のこの筋層を収縮させて細動脈の内径を縮め、毛細血管に流れ込む血液の量を極端に減少させることによって、劇的な止血効果を得ることができます。
HHTでは、この細動脈の中膜にある筋層が発育不全によって欠如しているため細動脈が収縮せず弛緩したままになっており、さらにこの細動脈の内膜弾性板が欠如しているため細動脈の血管壁も薄く脆くなっています。
そのため細動脈直前の高い動脈圧が直接、細動脈にかかり、
①血管壁が薄くなり弛緩した細動脈が拡張して、
②高い動脈圧と細動脈の拡張によって、大量の血液が直接、毛細血管網に流れ込む
ことになります。さらに、
毛細血管に流れ込んだ大量の血液は、高い動脈圧も影響しながら、毛細血管から静脈へ戻る途中にある、
③ ” 細静脈 Venule ” まで拡張させます。(図6)
このように、” 細動脈から毛細血管、細静脈まで ” が、血液の流れが制御不能に陥って大量の血液を含んで拡張した病態が、HHTと言えます。
HHTでは、細動脈に筋層が欠如しているため(①)、当然のように、ボスミンによる血管収縮効果がありません。
毛細血管は、薄い1層の基底膜と内皮細胞だけに覆われている薄い血管で平滑筋を欠きます。
そのため、毛細血管そのものがボスミンで収縮することはありません。
繰り返し出血する
当然ですが、鼻粘膜の毛細血管拡張による血管異常なので、繰り返し出血します。
HHTの鼻出血は、いったんパッキングで止血した後、止血素材を外すと高率に再出血します。血管の収縮機能がなく、血管壁が脆弱で破れやすく修復機構が乏しいからです。
何度も再出血を繰り返して、徐々に貧血が進行することも多くみられます。
そのため、パッキングに使用する止血素材は、多くの場合、組織密着性、組織吸収性が高く、抜去の必要がない、スポンゼルなどのゲル状の素材を使用します。スポンゼルは鼻腔粘膜の湿潤効果も優れています。
止血しにくい
HHTによる鼻出血の特徴は、止血しにくいことです。通常の鼻出血は、ボスミンという血管収縮剤に浸したガーゼを出血点に当ててつよく圧迫すれば、ほとんどの鼻出血は止まります。
ところが、HHTによる鼻出血は血管収縮剤のボスミンの効果がみられず、圧迫を解除すると再出血し、止血が困難です。
この理由は、毛細血管拡張があって血管壁が薄く、血管壁の異常のために血管収縮がみられないためです。(前述)
大量に出血する
多くのHHTの鼻出血は、鼻腔のパッキングによる圧迫止血で止まります。
しかしながら、一部の症例での大量の鼻出血は、パッキングによる止血では一時的で、何度も再出血を繰り返し、難治性鼻出血として入院治療が必要になります。
大量の鼻出血を何度も繰り返す症例では、重傷貧血が進行して、輸血療法が必要になることもあります。
ボスミンガーゼ圧迫
一般によく使用される止血用の薬液 “ボスミン” は、強力な血管収縮作用があります。ボスミンは、その強力な血管収縮作用から、アナフィラキシーショックの治療にも使用されます。
5000-1万倍の濃度に希釈されたボスミン液を浸したガーゼを鼻腔内に挿入して圧迫止血を計ります。

(5000-1万倍ボスミン液を浸したガーゼ)
5000-1万倍に希釈したボスミン液をガーゼを浸した、通称 “ボスミンガーゼ” を鼻腔に挿入します。(写真12)
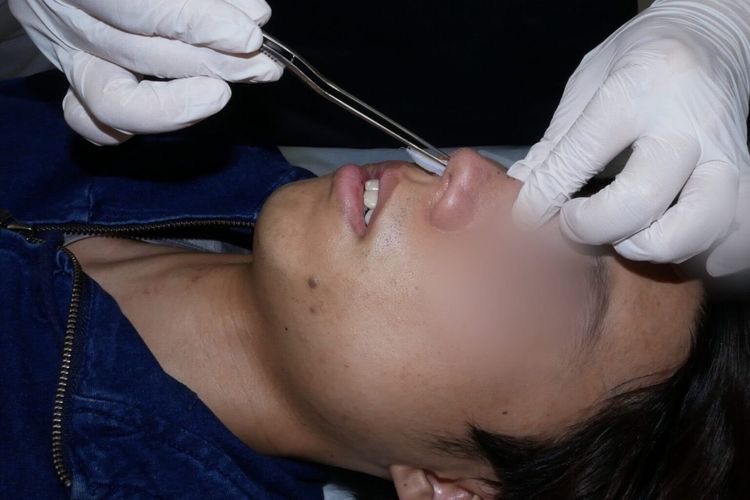
鼻腔に挿入しているところ
希釈されたボスミンに4%キシロカイン液を混ぜた “ボスミンキシロカインガーゼ” として使用することもあります。
このボスミンガーゼ、ボスミンキシロカインガーゼ圧迫止血法は、耳鼻咽喉科のクリニックや病院で非常に多く行われている、一般的な鼻出血の止血方法です。
HHTの鼻出血はボスミンガーゼで止まるのか?
止まります。
しかし、多くはガーゼを取るとき、再出血します。これは先に書きましたが、HHTは毛細血管の血管壁の異常があるので、血管収縮がみられず、またHHTでは血管壁が脆く薄いため、創部からガーゼを剥がす操作で容易に破れてしまうことが原因になっています。
ボスミンガーゼ挿入による止血は、HHTの鼻出血に対しては、血管収縮による止血ではなく、主として圧迫による止血が行われていることになります。
もちろん、鼻腔内で細動脈より中枢の太い血管(動脈)を多少収縮させる効果はありますので、ボスミンが100%効かないわけではありません。
ガーゼによる再出血の対策は?
ボスミンガーゼは、耳鼻咽喉科では昔から鼻出血に対する優れた止血方法です。
しかしながら、HHTの鼻出血に対しては、ガーゼ抜去時に再出血を起こすことが多いため、最善の止血法ではありません。
HHTの鼻出血に対しては、圧迫素材を抜去する必要のない、スポンゼルなどのゲル状の吸収素材が優れているように思います。また、サージセルで出血部位を圧迫する方法も有効です。
スポンゼルは出血部位を湿潤化して保つことに役立ちます。サージセルは組織に接着して抜去が不要ですので再出血のリスクが減ります。
スポンゼルは、成分がゼラチン(Gelatin)で、創面に強力に接着してフィブリ(fibrin)と同等の止血効果をあらわします。ゼラチンは体内でも1ヶ月以内に液化吸収されます。


包装開封したもの
https://www.ltl-pharma.com/product/spongel.php
https://www.shofu.co.jp/product1/sp/002/contents/hp1193/index.php?No=721&CNo=1193

包装開封後
https://pochinavi.co.jp/smartphone/detail.html?id=000000007178
サージセルアブソーバブルヘモスタット (写真15)です。サージセルの成分は酸化セルロースです。
創面に強力に接着して止血効果を示します。
HHTの鼻出血に対しては、鼻腔粘膜の乾燥と痂皮の付着が良くなく、痂皮が剥がれて容易に再出血するため、鼻腔内の湿潤環境を維持することが最も優れた止血方法なのかもしれません。
これは新しい出血を予防する効果もあります。
HHTの鼻出血の頻度は?
HHTの鼻出血は患者さんの95%以上にみられます。
週1回以上の鼻出血が95%、毎日の鼻出血が40%の患者さんにみられます。
鼻出血はかなり頻度が多く、HHTの主な症状です。
鼻出血は、HHTの患者さんにとって生活のクオリティ(QOL)に重大な影響を与えています。
40%の患者さんが毎日、鼻出血を経験します。これは、かなりのストレスになるはずですし、そのことで仕事や日常生活に支障をきたすことも少なくないと容易に想像されます。
また、毎日、鼻出血のことをずっと心配するとすれば、精神的にも良いはずがありません。
したがってHHTの患者さんには、全身疾患の診断治療とともに、鼻出血に対しては、耳鼻咽喉科医がきちんと対応することが望ましいと思います。
鼻出血はいつから?
幼少期からの鼻出血は意外に少ないと言われています。
HHTの患者さんの40%は10歳までに、80%は20歳までに、初めて鼻出血が起こります。
HHTの患者さんの95%が週1回以上、鼻出血を経験しますので、鼻出血が始まると何度も繰り返し、頻繁にでます。
特徴は、先にも書きましたが、難治性で止血しにくいことです。
ただし、多くのHHTの鼻出血は、圧迫止血で止まります。
難治性鼻出血の診断だけ?
HHTの患者さんの20%は、20歳を超えても鼻出血を起こさないので、耳鼻咽喉科の外来を受診しない可能性があります。
もちろんそれ以前に小児科や内科で、肺や消化管、脳、皮膚病変の異常を指摘されて、疾患が発見されていれば、すでにHHTの診断はついています。
しかし、遺伝的にHHTを発症していながら、全身的な症状の発現が乏しいために、今までほとんど病院やクリニックを受診していない患者さんや、風邪のときにクリニックで薬をもらう程度の患者さんの場合はどうでしょうか。
未治療でHHTの診断も確定していないまま、突然の鼻出血で耳鼻咽喉科の外来を受診することがじゅうぶんあり得ます。
クリニックの耳鼻咽喉科医も、難治性の鼻出血を繰り返す症例として治療しますが、そのような患者さんは他にもいるため、とくに疑いもせず治療している可能性も否定できません。
また、クリニックでは総合病院ほど全身的な検査を追加しないことも多く、また患者さんも詳しい検査を希望されないことが多いため、鼻出血に対しての局所の治療に専念することになりがちです。
ここに、HHTの診断確定が遅れる1つの理由がありそうな気がします。
HHTの鼻出血の治療は?
鼻出血予防としては、室内環境の湿潤化、鼻腔への軟膏、ワセリンの塗布などで鼻腔粘膜の湿潤環境を作るのが望ましいとされています。
内服薬では、トラネキサム酸(商品名:トランサミン錠)が有効であるとの報告があります。
鼻出血の外科的治療では、鼻粘膜焼灼術、皮膚粘膜置換術、外鼻孔閉鎖術などの治療方法があり、行われています。
このうち、鼻粘膜焼灼術(バイポーラ電気焼灼)は、止血効果が確実ではなく鼻中隔穿孔を起こす危険性があり、結果的に痂皮が付着しやすくなるため、さらに出血しやすくなる可能性があることから、適応は慎重に判断され、また行われないこともあります。
外鼻孔閉鎖術はHHTによる難治性鼻出血に対して、外科的治療の中で最も効果が高いと報告されています。
手術後にずっと口呼吸を行うことになり、鼻腔機能を喪失してしまうため、その弊害のみが考慮されます。
高度の難治性鼻出血の症例では、鼻出血が止血されるために患者さんの満足度は高いと言われています。
最も良い鼻出血の治療は何か?
先にも書きましたが、HHTの鼻出血に対して、耳鼻咽喉科医が最も協力できることがあるとすれば、”できるだけ鼻出血を起こさないように指導してあげること” ではないかと個人的には思います。
具体的には先に書いた、部屋の加湿、鼻腔への軟膏やワセリンの塗布、などです。



(大)368g
各種ワセリンです。鼻腔に湿潤環境を与えてワセリンによる膜で拡張血管を被覆します。
ワセリンの種類や純度によって、硬さも粘稠度も違います。
もともと、全身疾患の一部として、遺伝的な血管壁の異常によって出血しているわけですので、根本的に出血しないように” 治す ” 治療は困難です。
そのため、できるだけ鼻出血を起こさず、日常生活に支障をきたさない、鼻出血のことをあまり気にしなくて良いようにしてあげるのが、耳鼻咽喉科医のベストの対応ではないかと思っています。
もちろん、非常に難治性の鼻出血で大量に出血する患者さんや、生命に危険が及ぶ場合、鼻出血の頻度が著しく多く日常生活が送れない患者さんの場合は、外科的な治療方法が必要でしょう。
しかしそこまで鼻出血がひどくないHHTの患者さんも多くいるため、そのような患者さんに対しては、できるだけ症状に合わせた、適切な治療法が選択されるべきではないかと考えています。
何を考えるか?
HHTは全身疾患ですが、鼻出血に関しては、多くの場合、通常通りの耳鼻科医の対応で十分です。
問題は、繰り返す難治性の鼻出血や止血しにくい症例をみたとき、
” 耳鼻科医がこの疾患を疑うことができるか “
にあるのではないでしょうか。
耳鼻咽喉科のクリニックには、鼻出血の患者さんがたくさん来ます。その中には、繰り返し鼻出血が起こる患者さんもたくさんいます。
繰り返す鼻出血でなかなか止血しにくい患者さんを診たときに、何を考えて何をしたら良いのでしょう。
” オスラー病かも? ”
それだけで患者さんの人生が変わるかもしれません。
そのために2022年現在、全国ではさまざまな取り組みがされています。
情報の共有!
難病情報センター
オスラー病 (指定難病227)
https://www.nanbyou.or.jp/entry/4351
HHT JAPAN:日本HHT研究会
オスラー病患者会
脳血管奇形・血管障害・血管腫の
ホームページへようこそ
http://komiyama.me/Kodomo/welcome.html
( HHT = オスラー病)
( 参考文献: 遺伝性出血性毛細血管拡張症
小宮山雅樹 脳卒中の外科 43: 193 〜 200,2015 )