“骨” の疾患です。
骨の病気なのに、どうして耳鼻咽喉科なのでしょう?
線維性骨異形成症は骨の病気ですが、耳鼻咽喉科の外来を受診します。頭蓋骨、顔面骨の画像診断で偶然、見つかることも少なくありません。
今回は、”線維性骨異形成症” という疾患について書きます。
線維性骨異形成症とは?
線維性骨異形成症は、全身の”骨の病気”です。骨の中が線維化して、骨がもろくなる病気です。
線維性骨異形成症 = Fibrous dysplasia (FD)
線維性 = Fibrous
骨 = bone
異形成 = dysplasia
骨(bone)が、線維化(fibrous)して、形を変えてしまう(dysplasia)、という病名です。
骨は、外側に「皮質骨」compact boneという硬く緻密な骨と、その内側に「海綿骨」 spongy bone という少し柔らかいスポンジ状の骨があります。
この海綿骨に異常が起こると、外側の硬い骨の表面が薄くなり、骨全体が柔らかくなって脆くなります。
線維性骨異形成は、主に太ももの骨とすねの骨に多く起こります。骨の痛みが主な症状で、悪化すると歩行困難や骨折がおこります
線維性骨異形成は、顔面の骨にも起こります。顔面では、上顎骨、下顎骨に起こることが多いとされ、とくに上顎骨が多いことが報告されています。
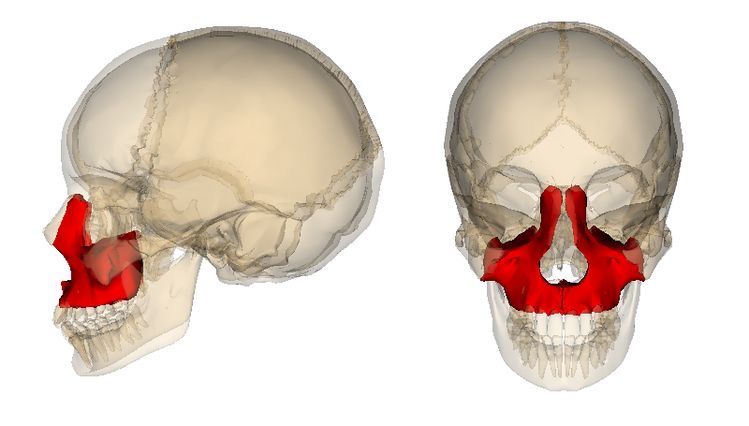
頭蓋骨の一部の骨
https://ja.m.wikipedia.org/wiki/%E4%B8%8A%E9%A1%8E%E9%AA%A8
骨の構造と機能
骨の病気です。
と言われても、まず骨の構造を詳しく知りません。簡単に、骨の構造を説明しましょう。
骨=カルシウムのイメージがあるかもしれませんが、骨はカルシウムの塊ではありません。骨は、れっきとした”臓器” です。

https://en.m.wikipedia.org/wiki/Bone
骨はこのような外観をしています。生体では”生きている”ので綺麗な白色、または白黄色です。
この骨の断面は図1のようになっています。
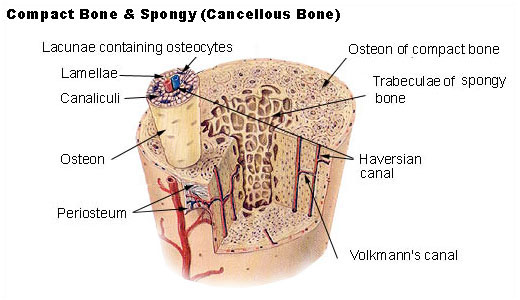
意外だと思いますが、骨の構造は均一ではありません。
外側の硬い骨 = 皮質骨 cortical bone
(compact bone)
内側の柔らかい骨 = 海綿骨 spongy bone
(cancellous bone, trabecular bone)
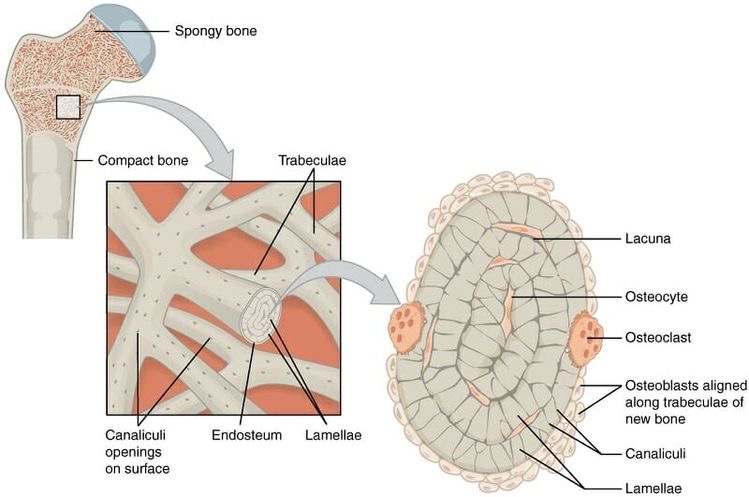
図2で外側の太いリング状の骨が皮質骨 compact bone です。
内側の隙間のある骨が海綿骨spongy bone です。
さらに内側の空間が骨髄腔と呼ばれます。
皮質骨は 骨単位 osteon と呼ばれる棒状の構造物が多く束ねられた構造をしており、骨としての強度を増しています。さらに、骨単位の内側にはハバース管 Haversian canal と呼ばれる空間が空いていて、その管の中を骨を栄養する動脈、静脈が走行しています。
骨への血流は、皮質骨の表面から骨膜を貫通して、直接ハバース管 Haversian canal へと供給されています。
隣り合う骨単位 osteon のハバース管は、フォルクマン管 vorkmann’s canal という管で繋がっており、ハバース管を走行する血管が隣の骨単位にも供給されしくみになっています。
骨は血流の多い臓器で、心臓から送り出される血液の10%は、骨に流れ込みます。
海綿骨 spongy bone は、皮質骨に比べて柔らかく弾力があり、柔軟性 flexibility を持っています。海綿骨は、関節など大きな重量負荷がかかる、長幹骨の端の部分に存在しており、衝撃に対するクッションの役割も持っています。
さらに海綿骨は、内腔に多くの空間がある独特の梁構造をしているため、骨の総重量を軽くして筋肉や靱帯の負担を軽くすることに非常に役立っています。
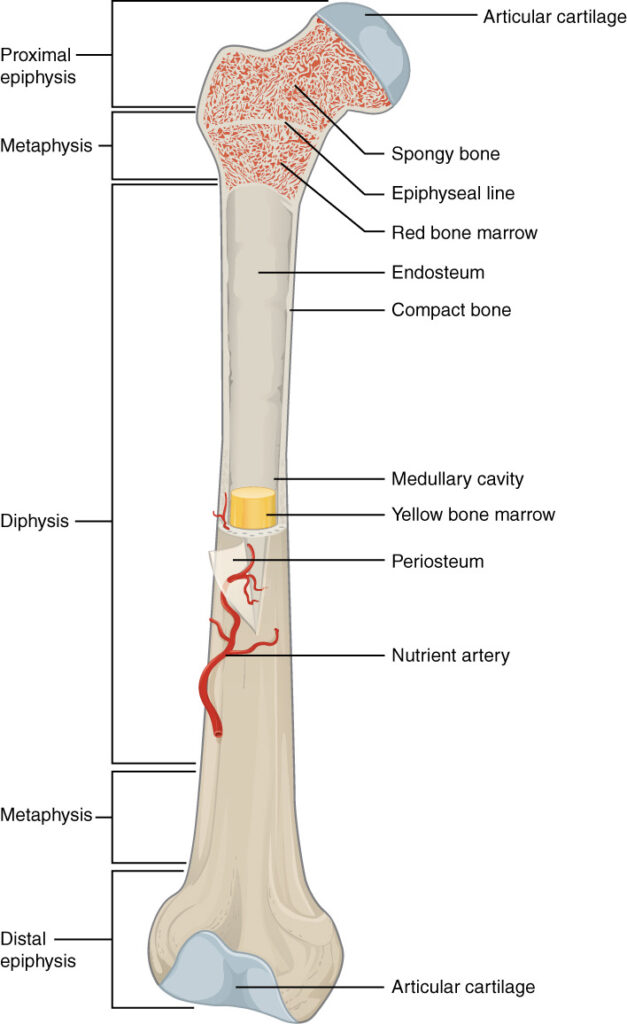
https://courses.lumenlearning.com/wm-biology2/chapter/types-of-bone/
長幹骨は、図3のような構造をしています。
皮質骨 compact bone に囲まれた空間で皮質骨内部の広い空間は、骨髄腔 medullary cavity です。骨髄腔は、図3では、骨の上端の赤い海綿骨 spongy bone の部分🟥と中央の黄色い部分🟨として図示されています。
骨髄は、赤色骨髄と黄色骨髄に分かれます。
赤色骨髄は骨髄の重要な働きである造血機能を行なっています。赤血球、白血球、血小板、リンパ球が産生されていますが、赤血球の色のために赤く見えます。
黄色骨髄は造血機能を失った骨髄で多くは脂肪組織が入っています。脂肪が多いため、黄色く見えます。
新生児期より骨成長が続いている間は、全身の骨に赤色骨髄🟥が存在して、造血機能を担っています。手足の長幹骨の内部の空間も、多くが赤色骨髄🟥で占められています。図3で骨上端のスポンジ状の海綿骨(赤い疎な骨)の間隙にも赤色骨髄が多く存在します。骨の成長が停止する20-25歳以降は、長幹骨の骨髄の多くは黄色骨髄🟨に置きかわり、造血機能機能を失います。黄色骨髄は、骨髄が脂肪に置きかわるために黄色🟨に見えます。赤色骨髄でも脂肪は40%存在しているのですが、黄色骨髄では脂肪は80%以上の比率になります。
成人以降は、赤色骨髄🟥は椎骨、胸骨、肋骨、骨盤などにのみ存在するようになり、ここでのみ造血が行われるようになります。上下肢の長幹骨の骨髄腔は、多くが造血機能を失って黄色骨髄🟨に変化します。
https://biologydictionary.net/wp-content/uploads/2017/05/Spongy-bone.jpg
図3で長幹骨の上端に存在している海綿骨の内腔には、多くの血管が張り巡らされており、赤色骨髄🟥が存在しています。
海綿骨は、図4のような骨梁(りょう)を有する構造をしています。
赤色骨髄には、赤血球、白血球、血小板、リンパ球などの血液をつくる、骨髄の重要な増血機能があります。
海綿骨の赤色骨髄で産生される赤血球は1秒間に200万個と言われています。
海綿骨は、この他にも血液中のミネラルの調節機能があります。全身のカルシウムの99%、リンの85%は、骨に存在します。
副甲状腺ホルモン PTH がその調節を担っています。
骨の成分は、リン酸カルシウムを主成分とするハイドロキシアパタイトと1型コラーゲンがほとんどを占めており、全身の骨の重量は体重の15-18%を占めています。
骨はいつも壊れてる?
骨はいつも破壊されています。
驚かれるかもしれませんが、骨はいつも壊され続けています。
破骨細胞 osteoclast という細胞があり、これがいつも骨を破壊しています。
しかし、逆に骨はいつも造られています。
骨芽細胞 osteoblas という細胞があり、これがいつも骨を造っています。
全身の骨は、常に破壊と再生を同時に行いながら、一定の構造と機能を保っているのです。
破骨細胞
https://en.m.wikipedia.org/wiki/Osteoclast
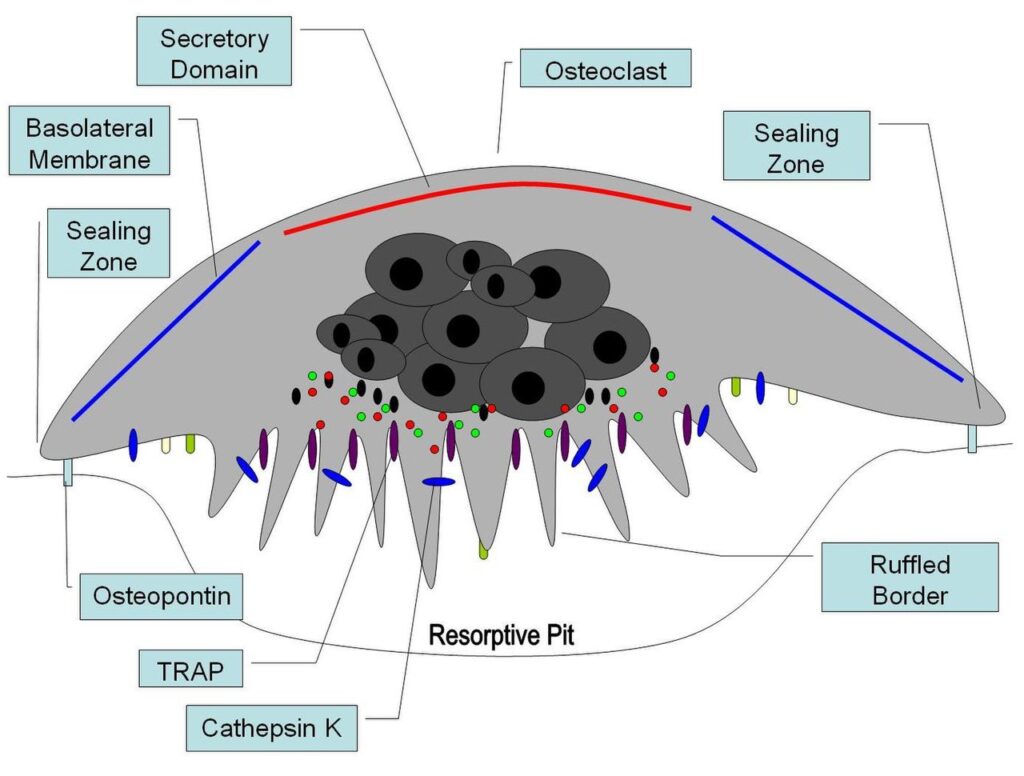
破骨細胞は直径150-200μmにもなる多核の巨細胞です。
コラゲナーゼ、水素イオン、さまざまなサイトカインを放出して骨基質(bone matrix)を溶かしていきます。破骨細胞によって浸食された骨表面の窪みをハウシップ窩(Howship’s lacuna)と呼びます。
骨芽細胞
https://en.m.wikipedia.org/wiki/Osteoblast
ライトギムザ染色の骨芽細胞です。(写真2)
骨芽細胞(osteoblast)
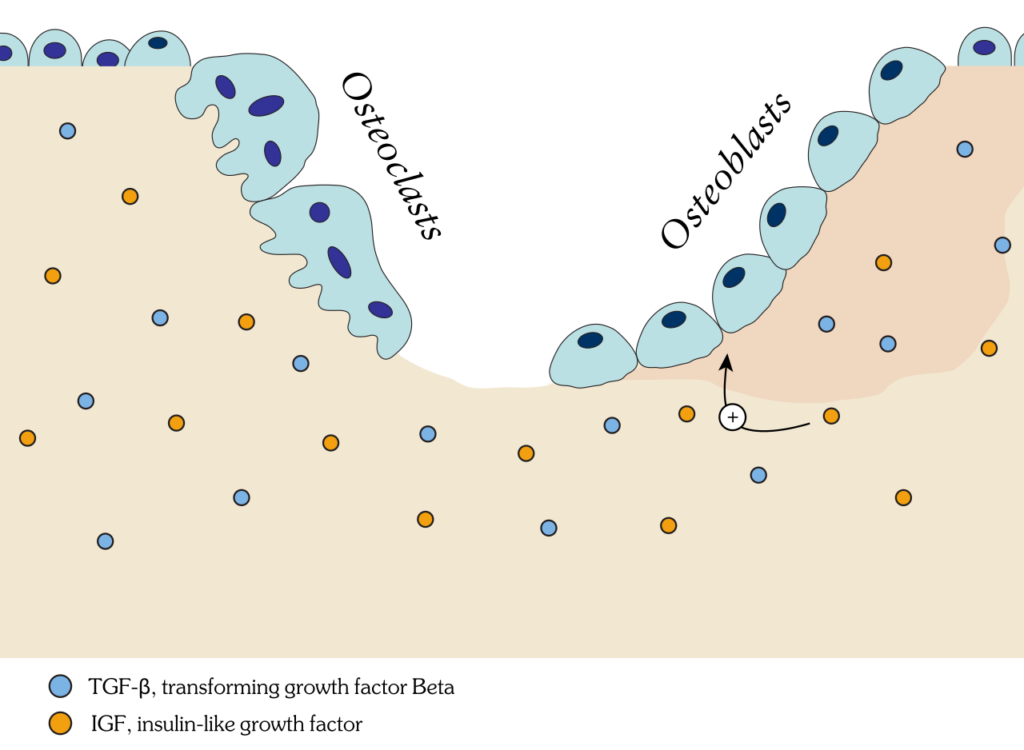
破骨細胞(osteoclast)は、図5の左方向(←)に骨を破壊しながら進み、骨芽細胞(osteoblast)は同じく左方向に骨を造成しながら進みます。
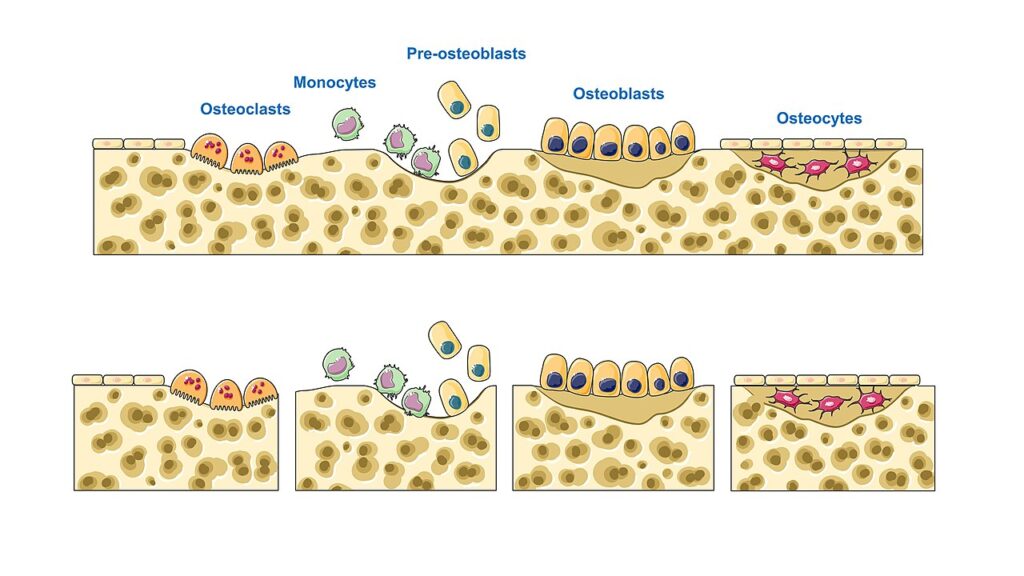
左から順に、破骨細胞に壊された骨が骨芽細胞によって再生されるようすをイラストで示しています。
骨芽細胞は、1型コラーゲンの他に、骨の非コラーゲンタンパク質として重要なオステオカルシン (osteocalcin)や、骨の細胞外基質の重要な成分であり、SIBLING protein として知られるオステオポンチン(osteopontin)、骨シアロタンパク質(BSP)などを分泌しながら、骨形成を進行させます。
このように骨は常に、破壊(骨吸収)と再生(骨形成)を連続して行っており、その過程を骨の再構築(リモデリング)と呼んでいます。
骨の再構築は、力学的荷重の変化や性ホルモン(エストロゲン)の異常でバランスが崩れることが知られています。
線維性とは何?
線維性骨異形成症は、骨の線維化が起こる病気です。
線維化とは、何でしょうか?
” 慢性炎症によって、正常組織が結合組織に置き換わること ”
です。
創傷治癒の過程で、線維芽細胞から分泌されたコラーゲンなどの過剰な沈着によって起こる、結合組織の増加がその病態です。
https://ja.m.wikipedia.org/wiki/%E7%B7%9A%E7%B6%AD%E8%8A%BD%E7%B4%B0%E8%83%9E
線維化とは、ここでは詳しく書きませんが、簡単に言うと、炎症によって組織が結合組織に置換されてしまうことです。
では何故、線維化すると骨は弱くなるのでしょう?
線維化は原因ではない?
線維性骨異形成症は、骨髄が線維化しますが、じつは線維化が病気の本質ではないのです。
線維性骨異形成症の原因は、骨形成の異常にあります。
Gsα とGNAS 遺伝子
GPCR (G タンパク質共役受容体)
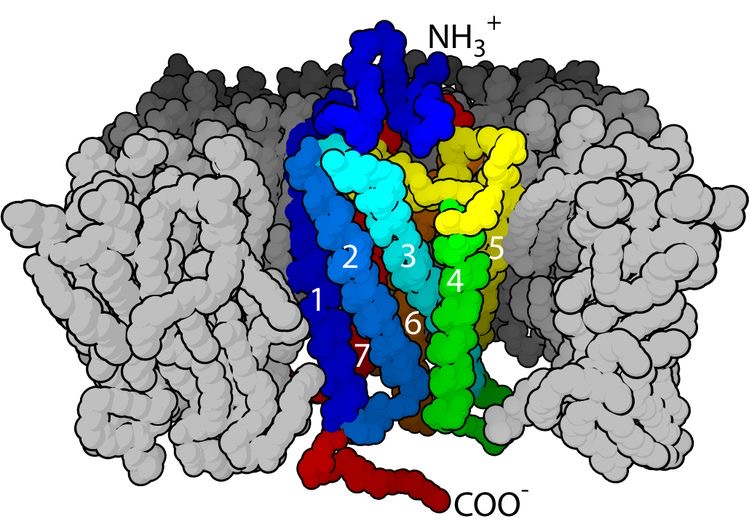
https://en.m.wikipedia.org/wiki/G_protein-coupled_receptor
ヒトの生体膜には、Gタンパク質共役受容体(GPCR)という受容体(レセプター)が存在しています。 (図7)
GPCRは、α、β、γの3つのサブユニットがあります。α サブユニット(Gsα)はふだんGDPと結合していますが、受容体刺激によってGDPを放出してGTPと結合します。
GTP結合型のGsα は、cAMP (サイクリックAMP) 経路を活性化します。
詳細な説明は省きますが、Gsα タンパクをコードしているGNAS遺伝子の遺伝子変異があると、Gsα の持続活性化が起こります。
Gsαの異常反応は骨髄では、骨髄間質にある細胞の未分化や異常増殖を起こします。
骨髄間質には、
線維芽細胞
マクロファージ
脂肪細胞
破骨細胞
骨芽細胞
間葉系幹細胞
などが存在しています。
(間葉系幹細胞からは、脂肪細胞と骨芽細胞が分化しています。)
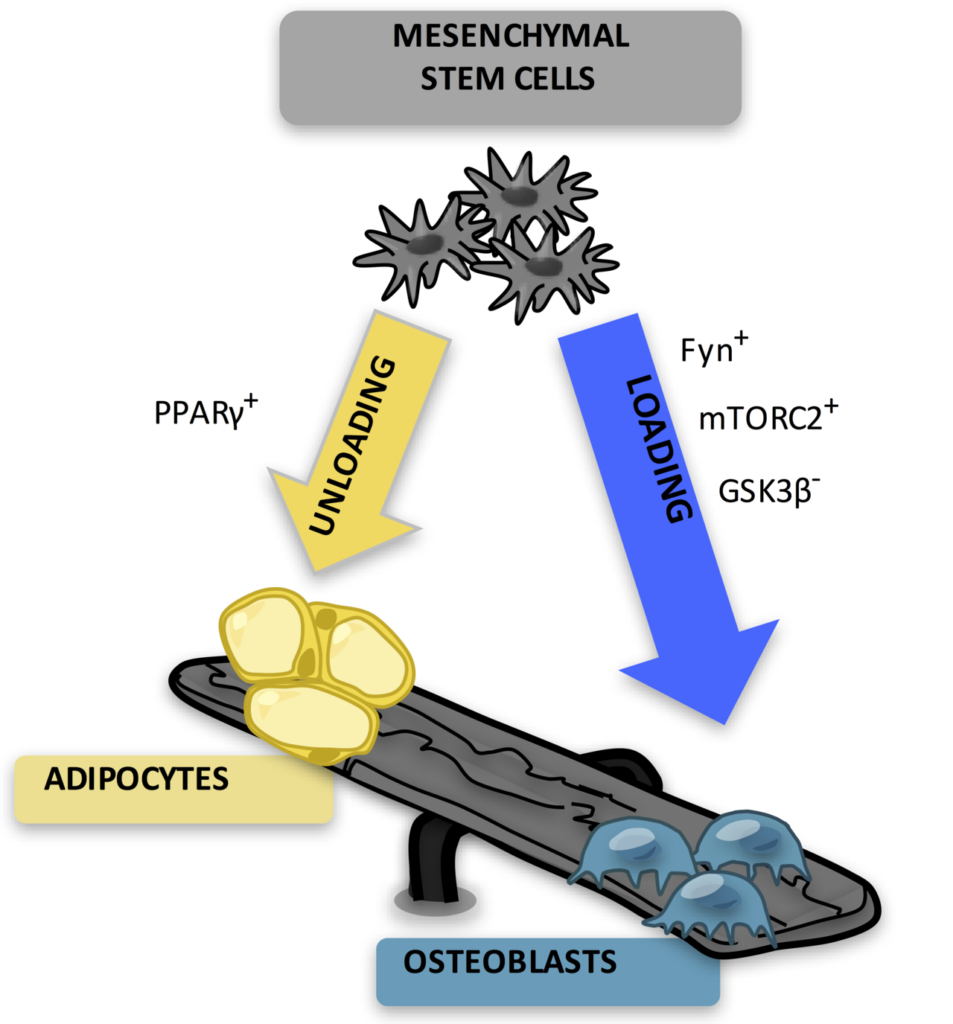
脂肪細胞(adipocytes), 骨芽細胞(osteoblasts)
https://en.m.wikipedia.org/wiki/Bone_marrow_adipose_tissue
骨髄間質にある、これらの細胞の分化、成熟が正常に起こらず、さらに異常増殖が起こります。
そのため、骨吸収と骨形成のバランスが崩れて、正常な骨形成が起こらずに、線維芽細胞の増殖によると思われる線維化と脂肪細胞の増加が起こると考えられます。
線維性骨異形成症の病態は、骨形成の異常にあるのです。
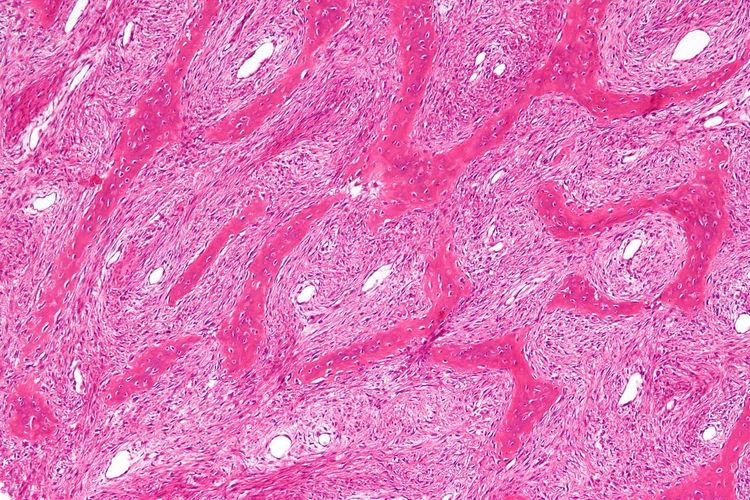
HE染色, 骨・骨髄
https://en.m.wikipedia.org/wiki/Fibrous_dysplasia_of_bone
写真4は、線維性骨異形成症の骨の顕微鏡写真です。特徴的な、薄く不規則な(漢字様の)海綿骨構造と骨髄の線維化所見が見られます。
この疾患では、骨に幼若な無層骨(woven bone)の所見も観察されます。
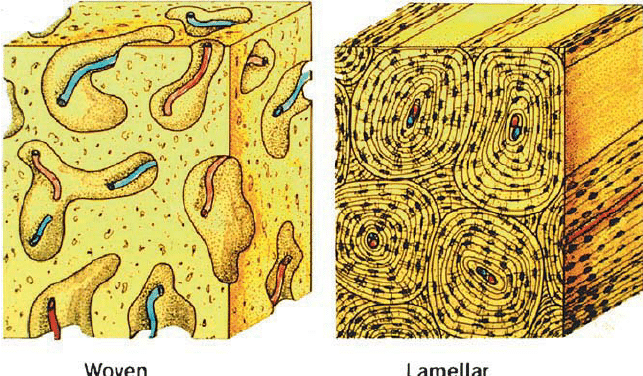
正常骨(normal bone) イラスト右図
正常骨(右図)に比較して、無層骨(左図)では、ハバース管を中心とした規則的な円周状の層状構造が見られません。
線維性骨異形成症の骨では、右図イラストの正常骨に観察されるような、規則正しい層状の配列は見られず、左図イラストのような不規則な配列の骨(無層骨)が観察されます。
線維性骨異形成症という病気
病気の本質が理解できました。
基礎医学的なことが長くなりました。
次に臨床的な症状、診断、治療と続きます。
病態
GNAS遺伝子変異による、骨形成不全です。
骨髄腔を、“血管に富む線維性組織 (vascular) fibrocellular tissue” が置換すると言われています。
疫学
疾患頻度は、4000人から1万人に1人です。
10歳代から30歳代に多くみられ、好発年齢は20歳代と報告されています。
遺伝性
GNAS遺伝子変異による異常ですが、遺伝性はありません。
後述のMcCune-Albright 症候群は、遺伝性です。
下肢骨の症状
骨が弱く脆くなるため、骨折しやすくなります。また骨の変形や腫れ、痛みが生じます。
骨病変は、単発性のものも多発性のものがあります。多発性は、一度に複数の骨に異常が起こります。
単発性が80%です。
単発性の場合、下肢の骨(大腿骨、脛骨)に起こることが多く、痛みが強いと歩行障害などの症状が起こります。
頭蓋骨にも起こります。
全体の20%の頻度と言われています。
上顎骨にとくに多く、頭蓋骨のうち70%が上顎骨に起こると報告されています。
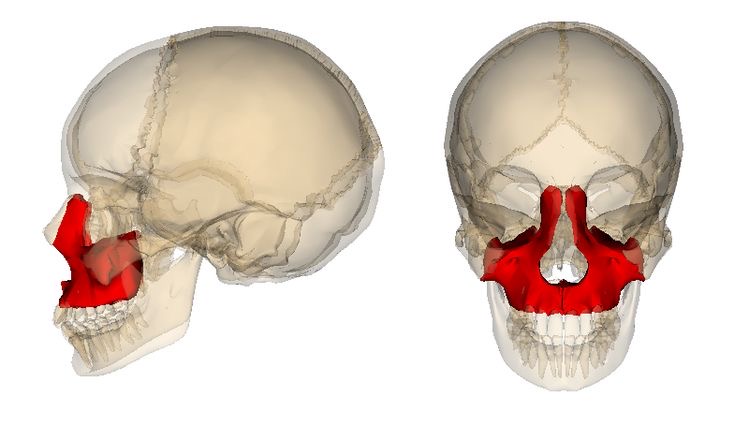
頭蓋骨の一部の骨
https://ja.m.wikipedia.org/wiki/%E4%B8%8A%E9%A1%8E%E9%AA%A8
頭蓋骨の症状
頭蓋骨の骨病変は、無症状の場合や頭蓋骨の変形のみのこともあります。
症状を認めるときは、頭痛、複視、視力低下、眼球偏位や眼球突出、聴力障害、鼻閉、嗅覚障害、三叉神経痛などの症状を起こしてきます。
症状の進行は一般に緩徐であり、骨の成長が終了した年齢では、ほとんど進行はみられません。骨の急な成長がみられる思春期以前の年齢では、比較的進行が早い例もあるため、注意が必要です。
頭蓋底の骨に骨病変が起こるとき、問題になるのは、視神経の圧迫です。視神経管の骨が狭くなったり、周囲から圧迫を受けたりすると、頭痛や複視、視力障害を起こすことがあります。
複視や視力障害があるときは、手術による骨の除去が必要になることがあります。
McCune-Albright 症候群
線維性骨異形成症に、皮膚のカフェオレ斑、思春期早発症を三主徴とする疾患です。
三主徴がすべて揃わないこともあります。
皮膚のカフェオレ(Café au lait)斑は、辺縁不整なミルクコーヒー色の色素沈着を、複数個認めます。(写真5)
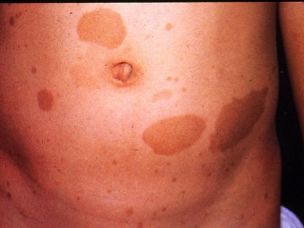
神経線維腫症(neurofibromatosis)
https://square.umin.ac.jp/nf1guideline/guideline.html
(厚生労働省 神経線維腫症1型(レックリングハウゼン病)のHPより)
皮膚のカフェオレ(Café au lait)斑は、代表的には、神経線維腫症1型(レックリングハウゼン病)に出現することが多く、この写真5を掲載しました。
McCune-Albright 症候群では、このカフェオレ(Café au lait)斑が、体幹の片側に集中することが多く、分布に特殊性があります。さらに思春期早発症の合併などのホルモン異常もあります。この稀な疾患についての記載は、下記のサイトが非常に詳しく解説しています。線維性骨異形成症についても詳しい記載があります。
ぜひご覧ください。
https://www.nagasaki-clinic.com/_m/mccunealbright/
(日本甲状腺学会認定甲状腺専門医・橋本病
長崎甲状腺クリニック HP)
(以下の記載は、上記HPより内容を一部引用、転載しています。)
多くは10歳以下の小児期に発症しますが、出生後早期に症状が出現することも多い疾患です。皮膚カフェオレ斑は出生時より認めます。
両側第4 趾の短縮が出生時より見られます。
線維性骨異形成は97%、皮膚のCafé au lait 斑は85%、思春期早発症は50%にみられると報告されています。
常染色体優勢遺伝です。
やはりGNAS遺伝子変異が原因です。
甲状腺、副甲状腺、下垂体、副腎、性腺などに異常がでるため、それらに関係した症状が発現します。
McCune-Albright 症候群に起こる、線維性骨異形成症は、骨形成不全が高度で骨量がとくに減少するため、低身長、脊椎の側湾症や胸郭の変形、手足の変形、容易に骨折しやすいなどの症状があります。
McCune-Albright は、” マッキューンオルブライト ” と読みます。
Donovan James McCune (1902-1976)
アメリカの小児科医師
Fuller Albright (1900-1969)
アメリカの内分泌科医師
Carl Sternberg (1872-1935)
オーストリアの病理学医師
らによる命名のようです。
Mazabroud症候群
線維性骨異形成症に合併して、軟部組織に粘液腫を伴うことがあり、Mazabroud症候群と呼ばれています。
診断
レントゲン、CT、MRI、骨シンチグラムなどの画像診断を行います。
骨病変の診断に、CTが有用です。
骨組織の病理検査を必要とすることもあります。
顔面骨の線維性骨異形成症は、他の診療科での画像診断で偶然見つかり、耳鼻咽喉科へ紹介される症例も少なくありません。
CT画像
特徴的なCT画像所見を呈します。
骨の肥厚とすりガラス状の陰影を特徴とします。
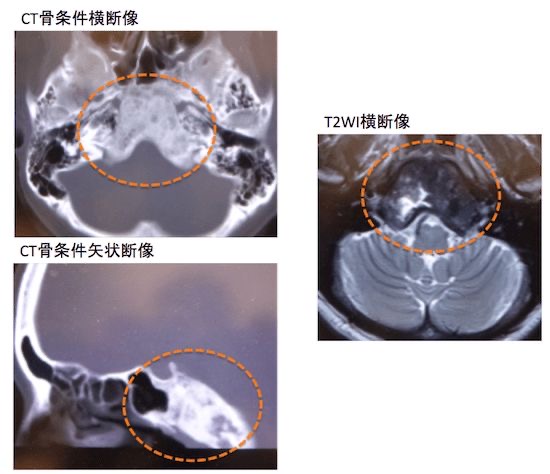
CT(左2枚)と MRI(右1枚)
https://xn--o1qq22cjlllou16giuj.jp/archives/22723
(遠隔画像診断.jp 線維性骨皮質異形成症より画像を引用)
左2枚のCT画像では、蝶形骨が広範囲に、”肥厚して、すりガラス状の陰影” になっています。典型的な線維性骨異形成症の画像です。
蝶形骨は、頭蓋底中央にある骨で、副鼻腔の最深部、蝶形骨洞と接しています。
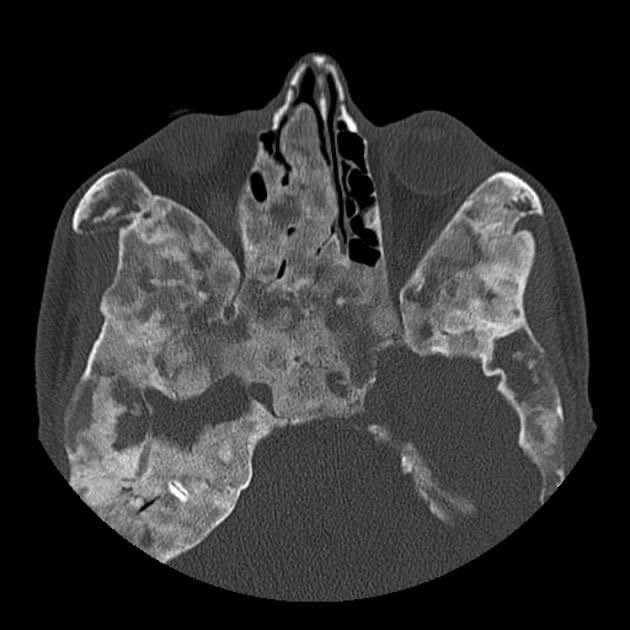
頭蓋骨CT 水平断
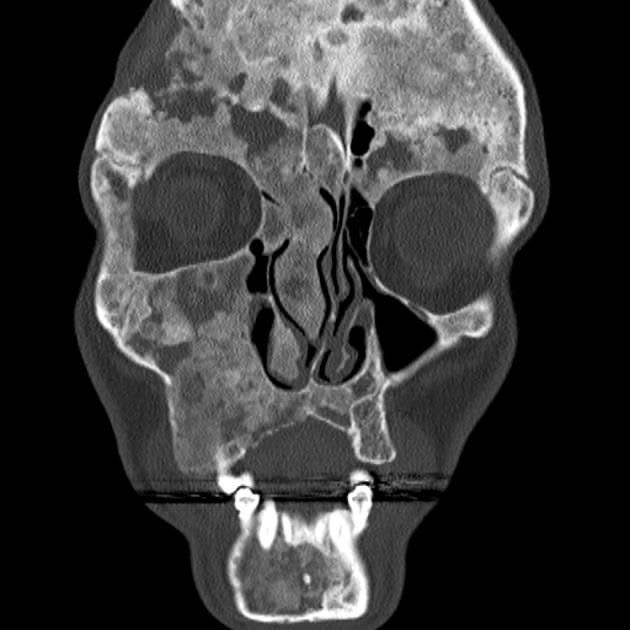
頭蓋骨CT 前額断
https://radiopaedia.org/articles/mccune-albright-syndrome?lang=us#image_list_item_436861(写真7, 8)
写真7、写真8は同一症例です。
McCune-Albright syndrome によって頭蓋骨に線維性骨異形成が起こっており、広範な骨肥厚と骨硬化像が見られます。
正常の頭蓋骨と比較してください。
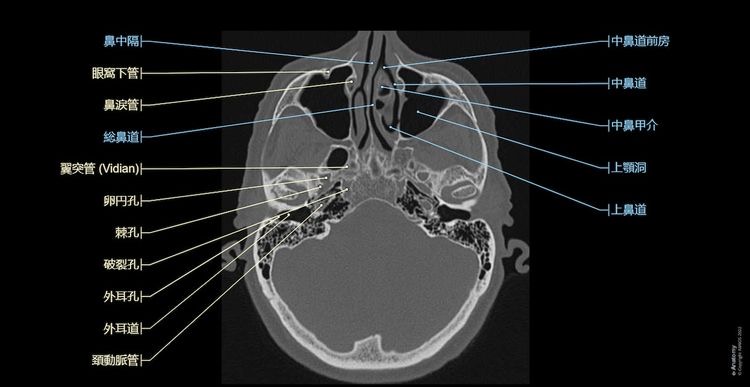
https://www.imaios.com/jp/e-anatomy/3/ct
(写真9, 10)
正常頭蓋骨のCTでは、頭蓋底、眼窩周囲、上顎骨に骨の肥厚を認めません。
一方で McCune-Albright syndrome による線維性骨異形成症では、著明な骨肥厚と骨の硬化像が観察されます。(写真7, 8)
一般に、下肢骨の線維性骨異形成症では骨の菲薄化と骨の透亮像(骨融解によって骨の密度が低下した状態)が観察されます。
対して、頭蓋骨顔面骨の線維性骨異形成症では、骨肥厚と骨硬化像が主体となります。
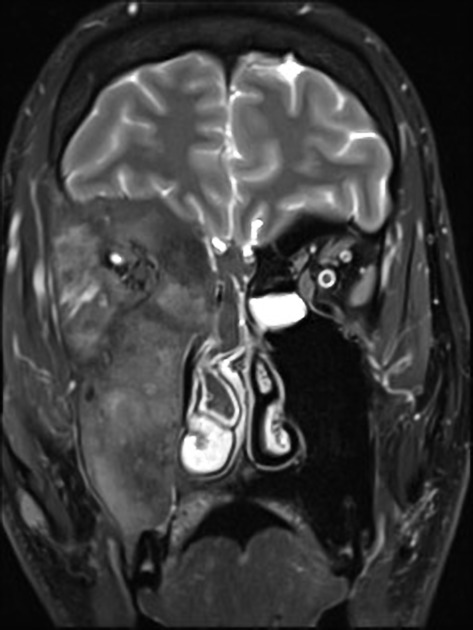
頭蓋骨MRI T2 前額断
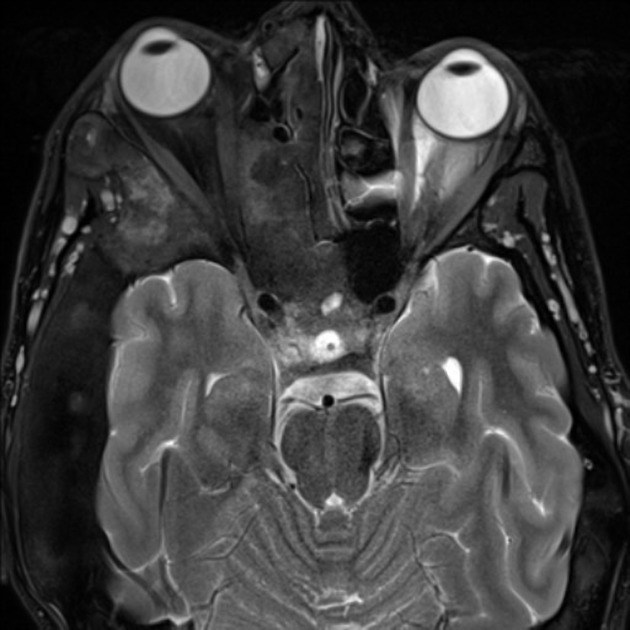
頭蓋骨MRI T2 水平断
https://radiopaedia.org/articles/mccune-albright-syndrome?lang=us#image_list_item_436861 (写真9,10)
McCune-Albright syndrome 頭蓋骨MRI T2 画像です。(写真9 前額断、写真10 水平断)
McCune-Albright syndrome によって、右顔面骨に広範な線維性骨異形成が起こっており、高度な骨硬化により右の視神経が圧迫されています。
頭蓋骨の骨病変が広範囲に及ぶ場合は、眼球突出や顔面の高度変形(獅子様顔貌;Leontiasis ossea)をきたすこともあります。
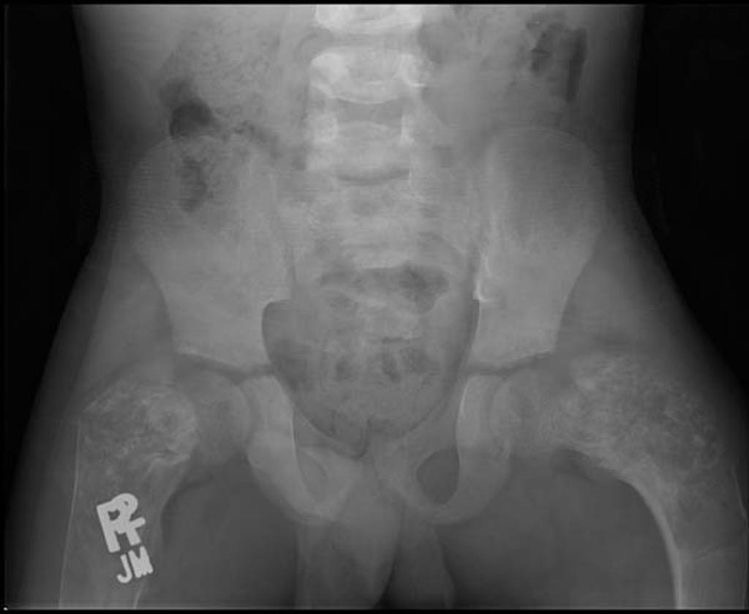
骨盤下肢X-P
https://radiopaedia.org/articles/mccune-albright-syndrome?lang=us#image_list_item_436861
骨盤骨、左右の大腿骨の近位骨端に線維性骨異形成による、骨の菲薄化とすりガラス状変化が観察されます。
Mazabroud症候群 画像
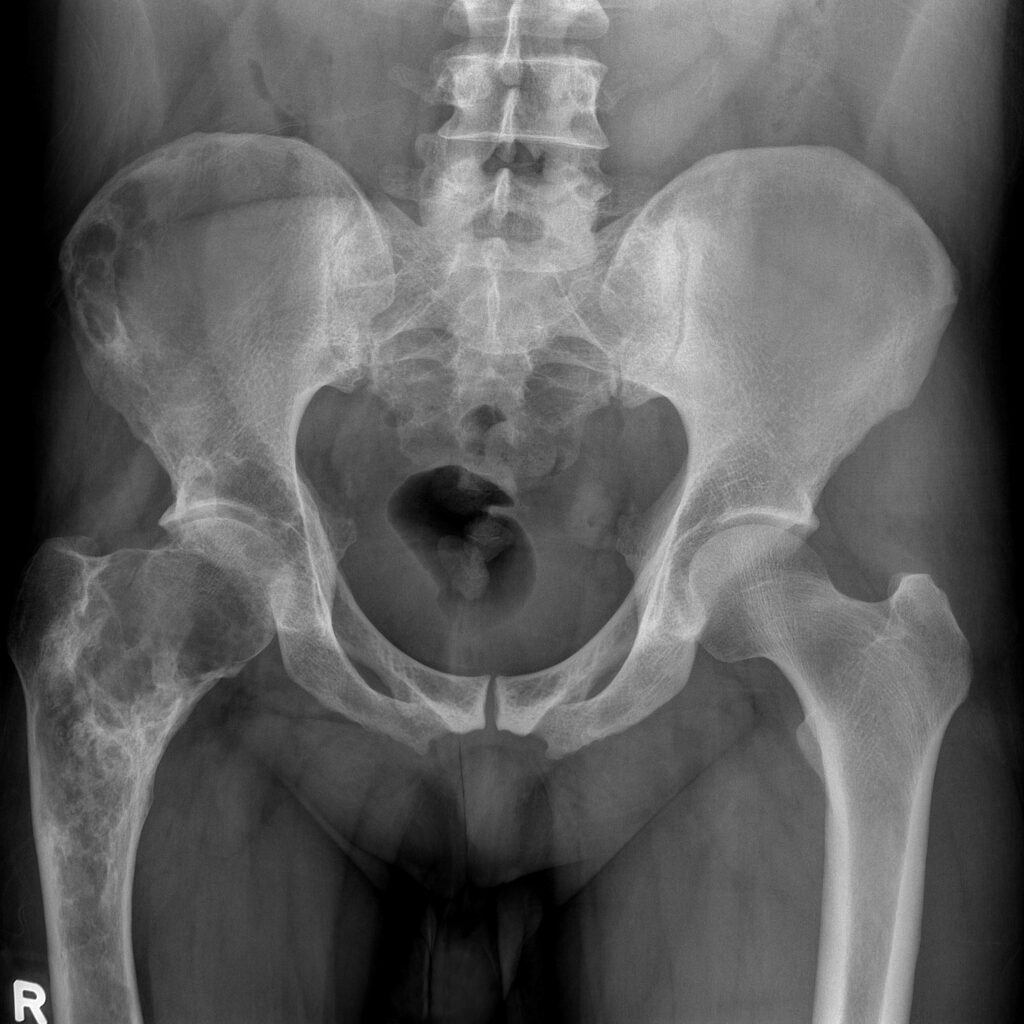
骨盤下肢 X-P
Mazabroud症候群の骨盤下肢レントゲン画像です。右腸骨、右大腿骨に線維性骨異形成症による骨変化を認めます。
下肢の線維性骨異形成では、骨のすりガラス様変化(ground glass appearance)による骨菲薄化と骨透亮(とうりょう)像が特徴的です。
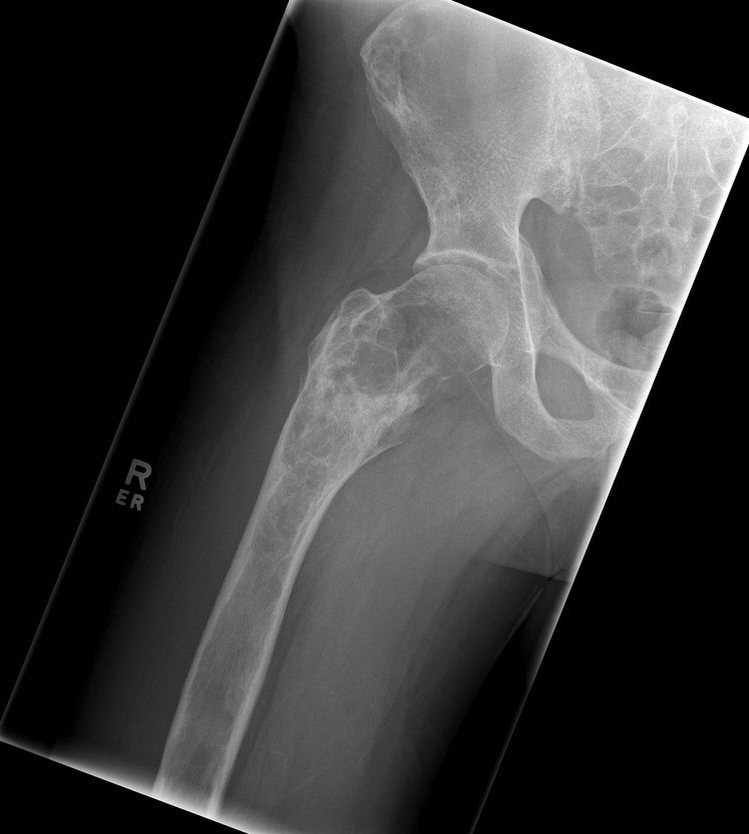
右下肢 X-P
https://radiopaedia.org/articles/mazabraud-syndrome?lang=us
Mazabroud症候群の右下肢レントゲン画像です。大腿骨近位部に骨の菲薄化、骨透亮像を認め、線維性骨異形成症の画像所見です。
骨シンチグラフィー
99m TC-MDP 骨シンチグラフィーは、線維性骨異形成症のか診断に有用です。
骨シンチグラフィーは、一般に全身の骨代謝を観察するのに有用ですが、線維性骨異形成症では、高度の集積を示すため、確定診断または骨病変の浸潤範囲を診断するのに非常に効果的です。
骨シンチグラフィーの検査原理は、投与された99mTc 標識リン酸化合物が、体内に存在しているハイドロキシアパタイト結晶
Ca10 (PO4)6(OH)2 に吸着した化合物が集積ものを画像化したものです。骨を画像化したものではありません。
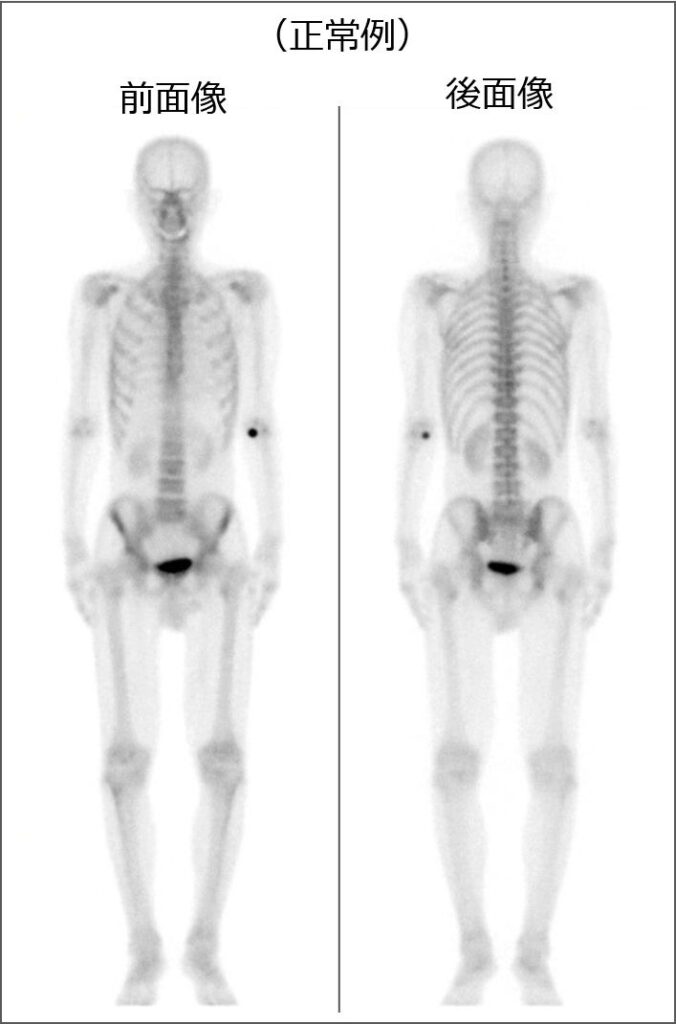
(正常例)
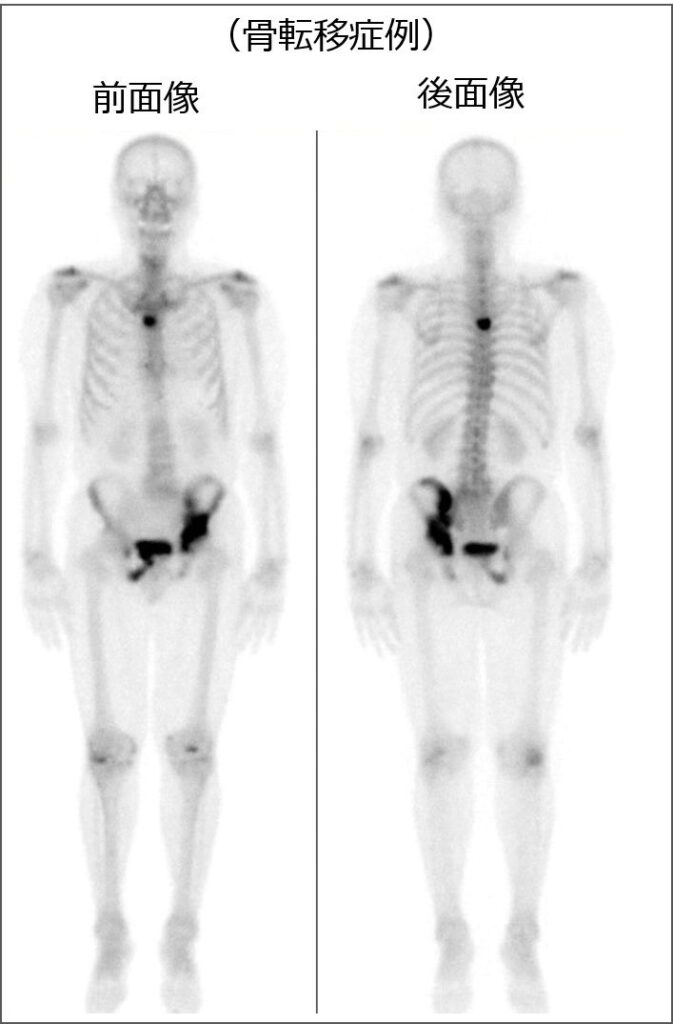
(転移性骨腫瘍)
https://www.nmp.co.jp/member/kakuigaku/inspect/07.html
転移性骨腫瘍の症例での99m TC-MDP 骨シンチグラフィー所見です。
線維性骨異形成症でも正常の骨シンチグラフィー所見に集積による変化が観察されます。
組織学的診断
骨生検による組織学的診断が行われる場合があります。化骨性線維腫(Ossifying fibroma)、骨Paget 病との鑑別診断が必要な場合、あるいは悪性化の疑いがある場合のみ、生検による病理学的診断を行います。
なぜ、耳鼻科?
耳鼻咽喉科の疾患として、なぜ取り扱われるのか、ご理解いただけたと思います。
線維性骨異形成症は、全身の疾患ですが、頭蓋骨、顔面骨にも比較的多く発生するため(20%) 、” 耳鼻咽喉科・頭頸部外科領域の症状や画像所見として観察されることが多い “という事実に基づきます。
症例によっては、画像診断のみで無症状の場合も少なくありません。
治療は?
疾患についての説明が長くなりましたが、線維性骨異形成症に対する治療は、いったいどうすれば良いのでしょうか。
治療方針は、至ってシンプルです。
患者さんへの説明
まず、線維性骨異形成症は、
①良性疾患であり、ほとんど悪性ではないこと
②ごく稀に経過中に悪性化を起こすことがあるため、経過観察が必要なこと
③遺伝性はないこと
④内分泌異常、つよい骨の痛み、顔面骨の高度変形に対してのみ、積極的な治療が考慮されること
⑤成人では、5年ごとの画像診断でのフォローアップが推奨されていること
を伝えることが重要と思われます。
病的骨折
病的骨折を予防するために、適切な体重管理、適度の運動、十分なカルシウムとビタミンDの摂取などと同時に、これらをうまくコントロールするために、患者さん本人および家族の、本疾患についての詳しい理解も必要です。
骨の痛み
骨の痛みに対しては、アセトアミノフェン製剤やNSAIDSの内服治療、ビスホスホネート製剤の点滴静注などが有効と言われています。
また近年、抗RANKL抗体製剤であるデノスマブの効果が期待されていますが、有効性のエビデンスは不明です。
内分泌異常
内分泌異常が見られる場合は、小児科医、神経内科医、脳神経内科医、内分泌科医師との連携が必須となります。
血液検査によって各種ホルモンの異常の有無を確認し、病態に応じた専門医の治療が必要になります。
手術治療
顔面骨の線維性骨異形成症で、視力障害や聴力障害をともなう症例については、手術治療の適応になることがあります。
顔面の整容面の問題についても、手術治療後の機能障害や変形のリスクが低い場合のみ、適応になります。
手術術式については、さまざまな報告があり、一定のコンセンサスは得られていません。
各症例ごとの慎重な適応とアプローチ決定が望ましいと思われます。
連携
耳鼻咽喉科を受診することが多い疾患ですが、全身の骨の疾患です。
小児科医、神経内科医、脳神経内科医、内分泌科医、眼科医、脳神経外科医、耳鼻咽喉科医、整形外科医、形成外科医など、複数の診療科の医師と連絡して治療に携わることが重要と思われます。
どうすれば良いか?
線維性骨異形成症という疾患について、書いてきました。では、何に注意して、何を考えて受診することを決めたら良いのでしょうか。
じつは、線維性骨異形成症は、小児科医が診断することが多い疾患です。生まれてからさまざまな身体所見の異常や内分泌異常をともなうことから、小児科医がこの疾患を疑い、診断してすでに治療を行っている場合が多くみられます。
ここで問題として書いたのは、成人以降、思春期以降、また小児期を無症状で通過した患者さんの中にも、画像所見などで偶然、この疾患が発見され、耳鼻咽喉科を受診する患者さんが多いからです。
これらの患者さんは、もちろん小児科医によって診断されていませんので、多くは重症ではありませんが、中には、頭蓋骨顔面骨の骨変化が高度な患者さんも時々見つかります。
また、他診療科でCTなどの画像診断を受けたのち、副鼻腔などの顔面骨の異常として耳鼻咽喉科へ紹介されてくる患者さんもおられます。
脳神経外科で頭部のCT撮影を受けて、脳は異常なしとされながら、副鼻腔炎を指摘されて耳鼻咽喉科へ受診される患者さんの中にも、ときどきこの疾患は紛れ込んでいます。
高度の鼻中隔わん曲症でCT撮影を行った際に、偶然発見されることも少なくありません。
もし、あなたが何か骨の病気を心配されるなら、かかりつけの耳鼻咽喉科で顔面骨の画像診断をしてもらえば、診断は比較的簡単です。ぜひ尋ねてみてください。骨の病気があるかどうかをきちんと回答してくださると思います。
画像診断には多くの場合、CTが必要です。
かかりつけ医でCTが撮影できなければ、総合病院での予約をお願いすれば良いですし、もしCT撮影が可能なら撮影をお願いすれば良いだけです。
ただし、ほとんどが良性疾患ですので、あまり心配される必要はありません。
頭蓋骨にも発生しやすい…