日常生活でめまいを感じることは、それほど多くないかもしれません。しかし、めまいを感じると人は驚きます。一瞬すべての動作や思考が停止し、一体何が起こったのか不安になります。そして、何かしらの本能的な恐怖を感じます。そしてその感情は、人間の長い歴史の中で備わった、”生命を維持していくための本能” なのかもしれません。
“めまいがする” というと、多くの人は、”疲れからきている” と言うでしょう。しかし、”疲れたら” 、本当にめまいがするのでしょうか。めまいがするときは一体どんなときでしょうか。そのとき、体の中ではどんなことが起こっているのでしょうか。
めまいには、グルグル回って立てなくなるようなめまいから、グルグルは回らないけど1日中フラフラしているめまい、立ちくらみのような一瞬気が遠くなるようなめまい、などいろいろなめまいがあります。少しずつ悪くなる病気と違って、ある日突然、夜中にグルグル回り出したりもします。怪我やねんざのように、目に見えて異常がわかる病気でないために、一体何が起こっているのかわからず、とても不安になります。
めまいは内科から耳鼻科、そして心療内科まで多くの診療科にわたって存在する症状です。受診した科によってそれぞれ、少しずつ違うめまい症状へのアプローチが存在しています。
世間一般に考えられているように、めまい=耳鼻咽喉科、なのでしょうか? そして、あなたのめまいは、一体どこに行けば良いのでしょうか。そもそも、めまいとは、どうして起こるのでしょうか。そのとき、体の中ではいったい何が起こっているのでしょうか。
いちばんありふれた症状なのに、みなさん、誰も深くは理解していないかもしれない症状、それは、めまいかもしれません。
今回は、めまいについて、もう一度考えてみたいと思います。
めまいとは何か?
めまいとは、何でしょう。何かと聞かれても、すぐには答えられません。
めまいの定義は、医学的には、
“目が回るようなくらくらとした感覚の総称である”
とされています。
では、目が回るとはいったいどんな感覚でしょうか。めまいの感覚は、完全に自覚的なものなので他の人がなかなか追体験できません。めまいは恐怖心をともなうことが多く、自分で冷静に症状を観察しにくいことも診断を難しくしています。
そこで、自分の体験しためまいの感覚を言葉に変換するのに、できるだけわかりやすく普遍的な表現を用いて、めまいの分類が行われています。
めまいの分類
めまいは大きく次の4つに分類されています。
回転性めまい(vertigo)
自分の体または周囲が回転している感覚です。めまいの感覚は激しく、嘔気をともなうこともあります。脳幹にある前庭神経核より末梢の障害によることが多く、前庭神経、内耳の三半規管など、多くは耳の異常によって起こります。患者さんの多くは、”グルグル回るめまい” と表現します。
浮動性めまい(dizziness)
非回転性のめまいです。グルグル回るめまいではなく、フラフラするめまいと表現されます。脳幹、小脳の異常が原因となることが多いとされています。血圧の急上昇や回転性めまいの回復期にも起こります。
立ちくらみ(faintness)
意識が遠くなる、失神しそうになる感覚です。急に脳血流が低下して脳幹の機能不全を起こし身体の平衡が保てなくなった状態です。血管迷走神経反射、極端な徐脈(Sick Sinus 症候群)、起立性低血圧、大動脈弁疾患、心不全による心拍出量低下などが原因となります。
平衡機能障害(dysequilibrium)
体の平衡系の異常によって、または脳と末梢神経の連携がうまくいかずに、起き上がったり立ち上がったりした時に体が傾いてしまう感覚です。
また、このうち回転性めまいは起こる解剖学的部位によって、末梢性めまいと中枢性めまいに分類されています。
末梢性めまいは、おもに内耳が原因となるめまいで多くは耳鼻咽喉科が扱います。中枢性めまいは、脳や脳血流の異常によって起こるめまいで多くは神経内科または脳神経外科が扱います。
末梢性めまい、中枢性めまいのそれぞれに、多くのめまい疾患が診断のリストに上がります。
めまいの診断
あなたの感じるめまいが、これらの分類のどのめまいに該当するのかは、あなたが病院やクリニックを受診したとき、渡されて記入する詳しい “めまいの問診票” に書き込まれる内容によってほとんど決まります。
他の疾患は問診だけでなく多くの検査が診断へと導いてくれますが、めまいは、じつはこの “問診” が最も重要だと言われています。
では何故、めまいの診断には問診が重要なのでしょう。
そのためには、
めまいはいったいどうして起こるのか?
を知らなければなりません。そして、そもそも人の平衡感覚はどうなっているのか? について詳しく知る必要があります。
平衡感覚で生きている
人間は、常に体のバランスをとって生きています。立っている時も座っている時も、階段を上る時も下りる時も、歩いている時も走っている時も、野球やサッカーなどの球技をしている時も、ご飯を食べている時も、じっとテレビを見ている時も、また寝ている時でさえ。
これは、じつは大変すごいことなのです。
何がすごいかわかりますか?
それは、あなたが体のバランスを取ろうと何の努力もしていないから、なのです。
もちろん、地面の白線や狭いレールの上を歩く時などは、バランスを意識するでしょう。体操選手が幅の狭い平均台の上をバランスを取りながら歩く姿を見たことがある方も多いことでしょう。でも、日常のほとんどの場合で、おそらくあなたは平衡感覚を意識しないままに生活しています。それは何故でしょうか?
あなたの体には生まれつき優れた “平衡感覚” が備わっているからです。

平衡感覚とは何か?
平衡感覚(sense of equilibrium)は、
「生体が運動している時や重力に対して傾いた状態にある時に、これを察知する働きである」
と、定義されています。
すこし難しそうですね。もうすこし簡単に説明しましょう。
平衡感覚は1つの感覚ではありません。3つの感覚が連携してなりたっています。それらは、
前庭感覚
深部感覚
視覚
の3つです。ここでは、いつもとすこし順番を変えて、書いていこうと思います。
1 深部感覚
深部感覚とは、関節、筋肉、腱の動きの総合された感覚です。位置覚、運動覚、抵抗覚、重量覚に分かれます。それぞれ、体の各部分の位置、運動の状態、体に加わる抵抗、重量を感知する感覚です。
深部感覚は、めまいと平衡感覚を説明するのに、じつは非常に重要な感覚です。
例えば、位置覚とは、体が体幹と四肢の関節における屈伸の状態を感知して、その位置や動きを察知する感覚です。その感覚には、筋肉や関節からの情報が必要になります。
運動覚は、関節が動くときの加速度を感知します。位置覚と同じです。
関節には圧受容器(センサー)が存在します。関節の圧受容器によって、関節が曲げたり伸ばされたりした時の位置、関節の動きが常に感知されています。
関節やその周囲にある圧受容器には、ルフィニ終末、ゴルジ受容器、パチニ小体などがあります。これらの圧受容器は、関節の角度や動き、動く速度を正確に感知してその信号を大脳へ送ります。
ルフィニ終末、パチニ小体は、もともと皮膚にある触覚受容体(touch receptor)です。これらの触覚受容体は、皮膚に加えられた微細な機械的刺激(動き)を皮膚にきている感覚神経の神経終末から電気信号として脳へ送る微細な器官です。これが関節やその周囲にもあって、関節の動きやその周囲の微細な位置変化を感知しているのです。
関節の触覚受容体 ルフィニ終末、パチニ小体
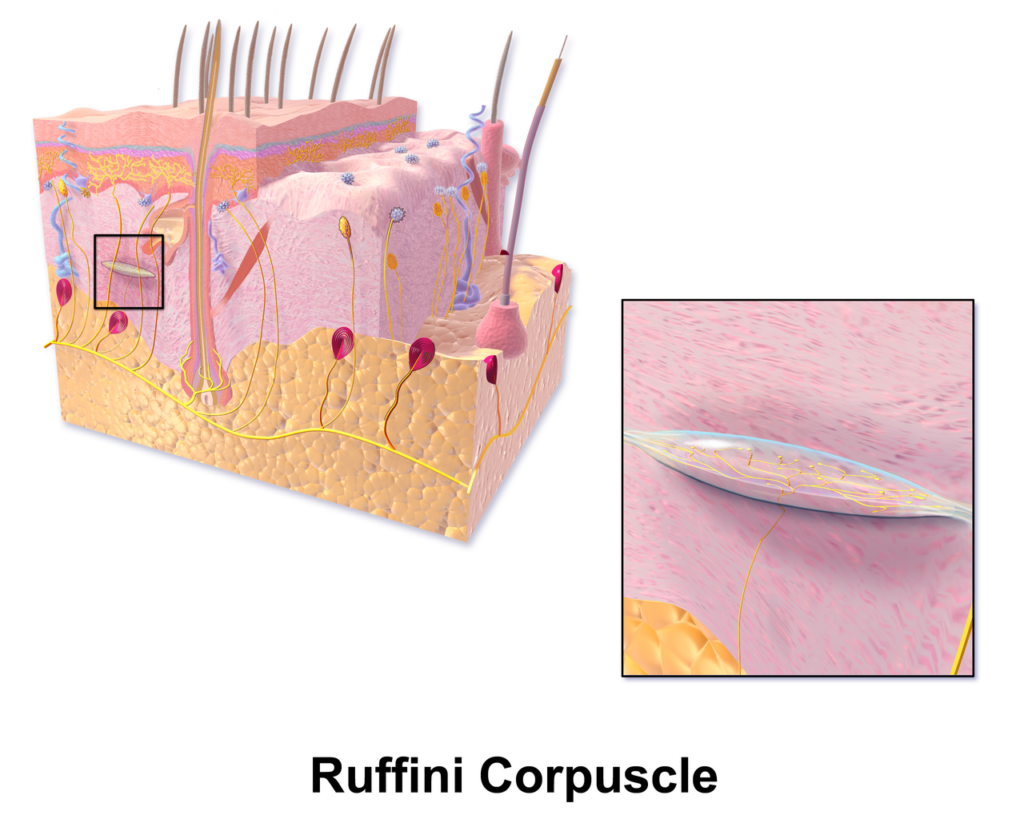
図1 ルフィニ終末
https://en.m.wikipedia.org/wiki/Bulbous_corpuscle
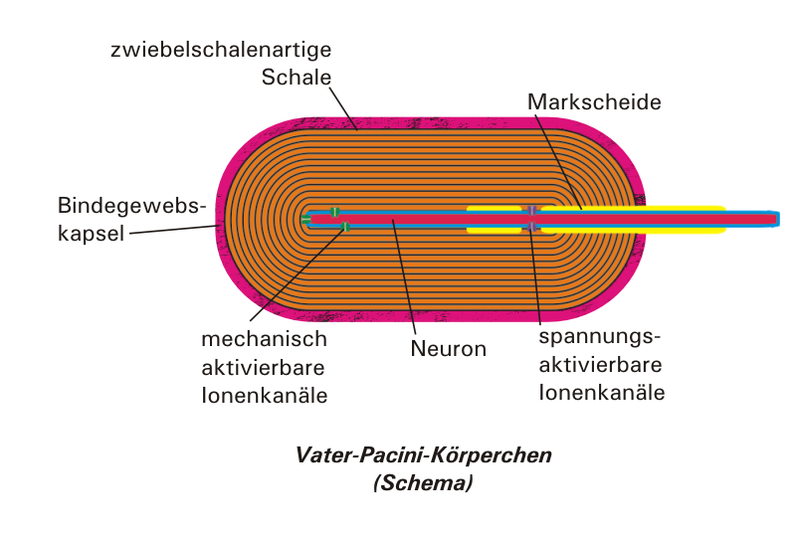
図2 パチニ小体
https://en.m.wikipedia.org/wiki/Pacinian_corpuscle
ルフィニ終末とパチニ小体は、代表的な皮膚の触覚受容体(Touch Receptors)です。これが関節や関節周囲にあるのです。どうして、もともとは皮膚にある触覚受容体が関節にあるのか分かりませんが、この意味をよく考えてください。これらの触覚受容体は、皮膚での微細な動きや圧、振動やその変化を感知するセンサーです。それが関節にあるということは、この触覚受容体が、いわば、”関節の触覚” を感じていると言ってよいのかもしれません。
(→咽喉頭のTopics
咽喉頭異常感症 -本当に何もないのか?- )
https://www.sadanaga.jp/topics/40808/
(→耳のTopics 耳の痛み)
https://www.sadanaga.jp/topics/43021/
筋紡錘とゴルジ腱装置
筋肉、腱に存在する受容器は筋紡錘とゴルジ腱器官です。
筋紡錘は、骨格筋の中に存在している、筋肉の緊張度を計る測定器(センサー)です。筋肉がわずかに伸長すると筋紡錘が筋肉の伸展度(のび)を感知してその電気信号を脊髄に送り、脊髄の反射弓を介して運動神経から筋紡錘に信号が伝えられます。この反射弓のシステムによって、筋肉の収縮がリアルタイムにコントロールされ、常に筋肉の適度な緊張度が維持されるしくみになっています。筋紡錘は、全身の筋肉の緊張度を感知するセンサーなのです。
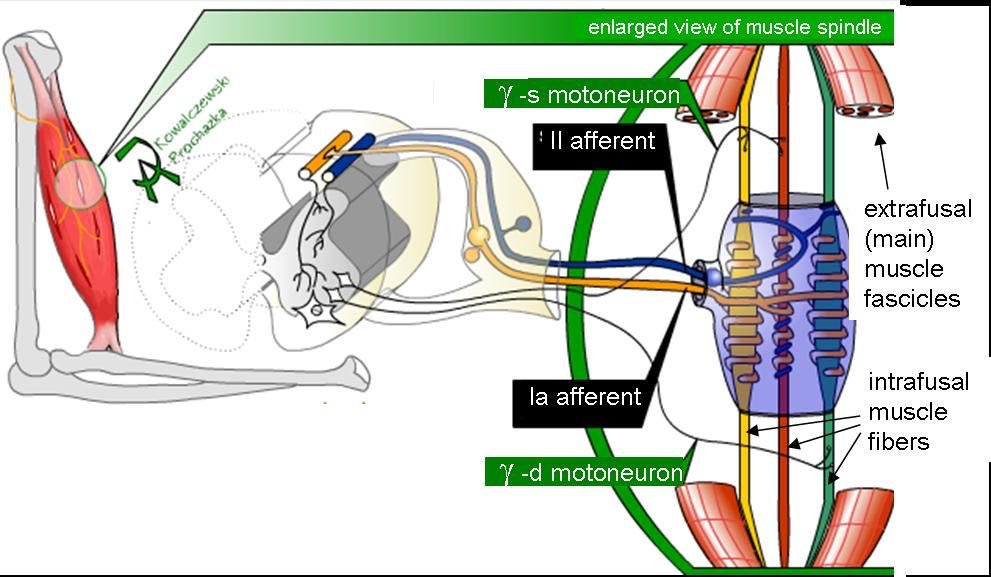
図3 筋紡錘 Muscle spindles 🟪
https://en.m.wikipedia.org/wiki/Muscle_spindle
ゴルジ受容器は、ゴルジ腱装置(器官)と呼ばれていて、筋肉の末端が骨に付着している腱(けん)の部分にきている神経終末に存在します。ゴルジ腱装置も筋紡錘と同じように、筋肉の収縮の緊張度を感知している感覚受容体(センサー)です。筋肉が収縮すると腱につよい張力がかかります。また筋肉が静止しているときでも筋肉と腱には一定の張力がかかっています。ゴルジ腱装置は、筋肉の付着する腱の張力(テンション)を感知して、その電気信号を脊髄に送り、脊髄の反射弓を介して運動神経からゴルジ腱装置に繋がった筋肉に信号が伝えられます。ゴルジ腱反射と呼ばれるこの反応は、筋紡錘の反射弓とはすこし違っていて、腱にかかる筋肉の張力が過剰にならないようにコントロールしています。危険なほど過剰な張力が腱にかかったとき、ゴルジ腱装置はその反射弓のシステムから、腱が付着する筋肉を瞬間的にリラックスさせて筋肉を保護します。簡単に言うと、凄い力で筋肉が断裂してしまうのを防ぐ防御の働きをしているのです。これをゴルジ腱反射と言います。一般的には、ゴルジ腱装置は筋肉の緊張度を腱の張力センサーとして測り、それは関節や筋肉の緊張度や張力の情報として脳へ送られます。
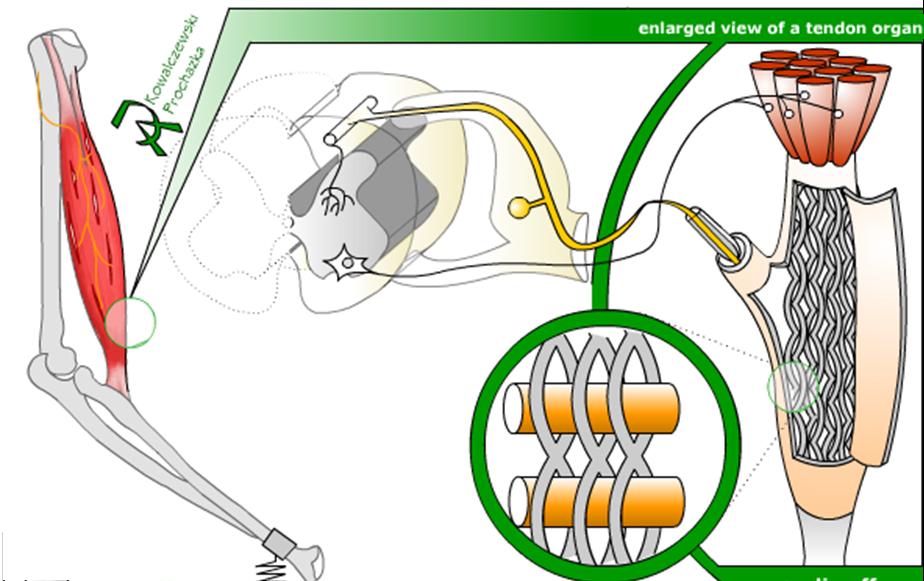
図4 ゴルジ腱装置 Goigi tendon organ 🟢
https://en.m.wikipedia.org/wiki/Golgi_tendon_organ
このようにみてくると、筋紡錘やゴルジ腱装置は、いわば、”筋肉の触覚” と言ってよいかもしれません。
平衡感覚を説明しているのに、一体何の話かと思われるかとしれません。
しかし、体の各部分の関節の微細な動きや変化の情報を皮膚の触覚受容体がすべて拾いあげて、関節の感覚としての情報をリアルタイムに脳へ送っているのです。
全身の筋肉の収縮の程度や筋肉に付着する腱の張力(テンション)の情報を筋紡錘とゴルジ腱装置がすべて拾いあげて、筋肉の感覚としての情報をリアルタイムに脳へ送っているのです。
これらの非常に多くの深部感覚の情報は、あとで出てきますが、非常に重要な平衡感覚のための情報となってきます。
2 前庭感覚
前庭(ぜんてい)は、内耳にある平衡感覚をつかさどる部位です。前庭感覚は、平衡感覚の要とも言える感覚です。多くのめまいがこの部分の異常によって起こります。
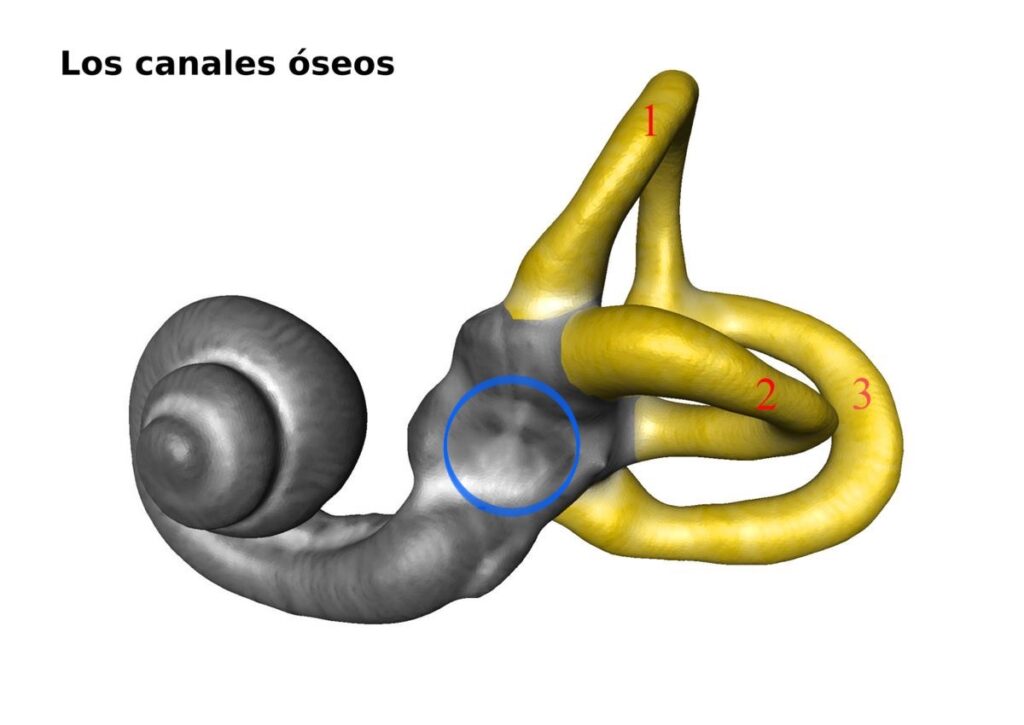
図5 内耳 1 2 3 が半規管、左の渦巻きが蝸牛、中央の青丸部分が “前庭“
https://es.m.wikipedia.org/wiki/Conductos_semicirculares
内耳は、このように聴覚をつかさどる蝸牛と平衡感覚をつかさどる前庭、半規管にわかれています。

図6 前庭 1 蝸牛 2 球形嚢 3 卵形嚢
4 5 6 半規管膨大部
(茶色の部分は平衡斑)
(黒く細い三角形は膨大部稜)https://ja.m.wikipedia.org/wiki/%E5%86%85%E8%80%B3
前庭の中には球形嚢(2)、卵形嚢(3)があります。この内腔の空間には、内耳のリンパ液が充満していて、体の傾き、回転や運動の加速度などをこのリンパ液の動きで感知しています。
図6の内耳の全体構造を見てください。図で白い部分はリンパ液で満たされています。そして、球形嚢と卵形嚢の平衡斑(図6 2、3)と三半規管の基部にある膨大部(図6 4、5、6)が内耳の平衡感覚をつかさどっています。
簡単に言えば、この2つの平衡斑と3つの膨大部が、白い部分に充満している内耳のリンパ液の流れや圧を感知して、その電気信号を脳へ送っているのです。平衡斑と膨大部の電気信号は、前庭神経として1本の神経に束ねられ、橋延髄移行部にある前庭神経核に入力されます。
平衡斑
平衡斑は、上から、耳石層、ゼラチン層、クプラ下層の3層構造からなります。
最下層(クプラ下層)に有毛細胞が並んでおり、その上をゼラチン状の物質が覆い、最上層に炭酸カルシウムの結晶が載っています。この炭酸カルシウムの結晶を平衡砂(または耳石)といい、ゼラチン状の物質は平衡砂膜(または耳石膜)と呼ばれています。有毛細胞の毛は平衡砂膜の中に突き出ていて、直線の加速度が生じると、有毛細胞と平衡砂の位置にズレが生じ、有毛細胞の毛が刺激されます。その刺激が神経から脳に伝えられ直線加速度を感じるようになっています。
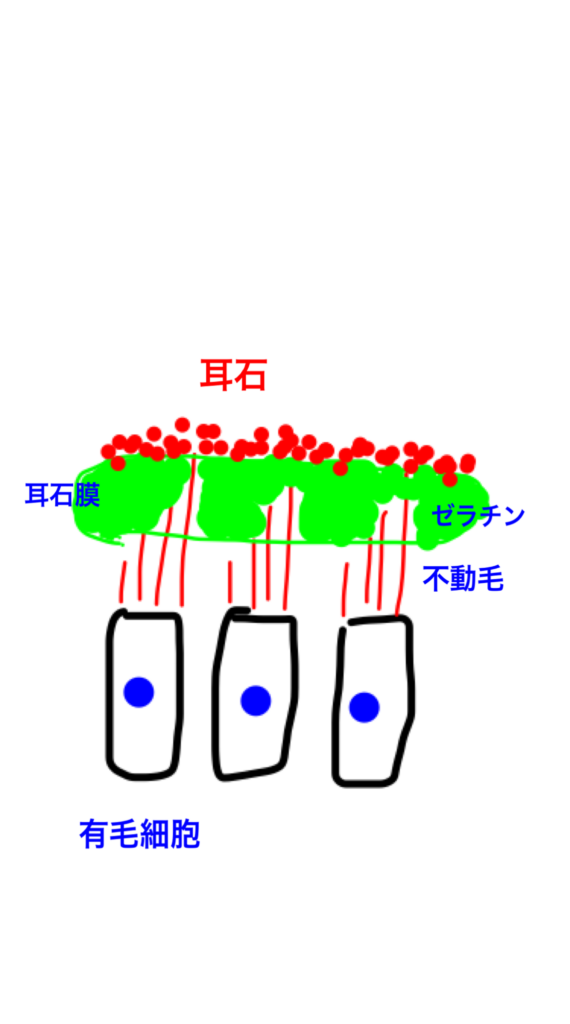
図7 平衡斑 (自筆イラスト)
ゼラチン状の耳石膜の上に
耳石(赤色)が載っています。
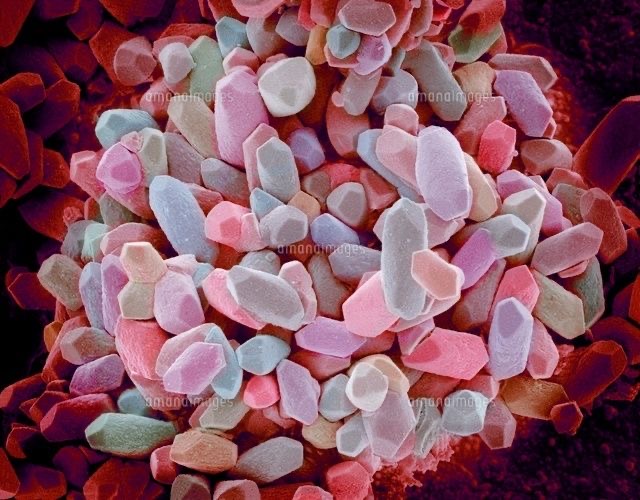
図8 耳石(イメージ)
耳石膜の上に乗っている耳石(otolith)です。
耳石は耳石膜に重さを与え、慣性の法則によって、耳石膜と有用細胞のずれを引き起こします。(図7 図9)
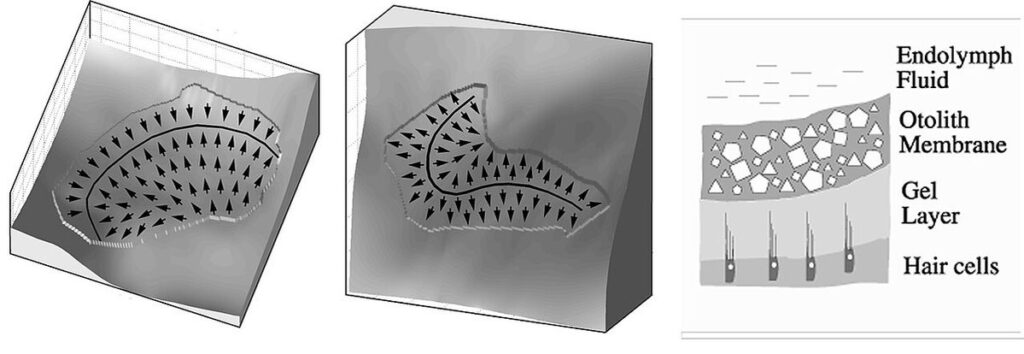
図9 平衡斑 右図: 断面構造
左 卵形嚢平衡斑 右球形嚢平衡斑
卵形嚢と球形嚢で互いに垂直に位置しているため、違った方向の重力を感知できる。
https://en.m.wikipedia.org/wiki/Otolithic_membrane
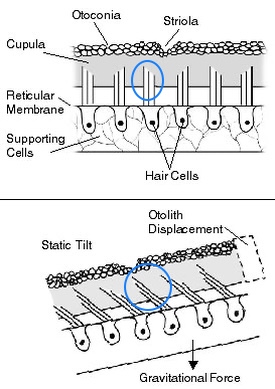
図10 耳石膜のずれと、有毛細胞(hair cells)の興奮 重力などがはたらくと、慣性の法則によって、耳石膜がずれると有毛細胞の不動毛(hair)が傾く 🔵
https://en.m.wikipedia.org/wiki/Otolithic_membrane
平衡斑の周囲は内リンパ液に満たされています。直線加速度が発生すると、内リンパ液の中で、耳石は慣性の法則によってすぐには動きませんから、耳石膜との間にわずかな空間のずれが生じます。このずれを有毛細胞の感覚毛が感知して、有毛細胞に電気信号が発生します。
電気信号は、前庭神経を通って脳へと送られます。
卵形嚢の平衡斑と球形嚢の平衡斑は互いに垂直に配置されていて、前者は水平方向の直線加速度を、後者は垂直方向の加速度を感知します。頭部を傾けたときも重力によって耳石がずれて傾きを感知します。(これも直線加速度の1種です。)
膨大部稜
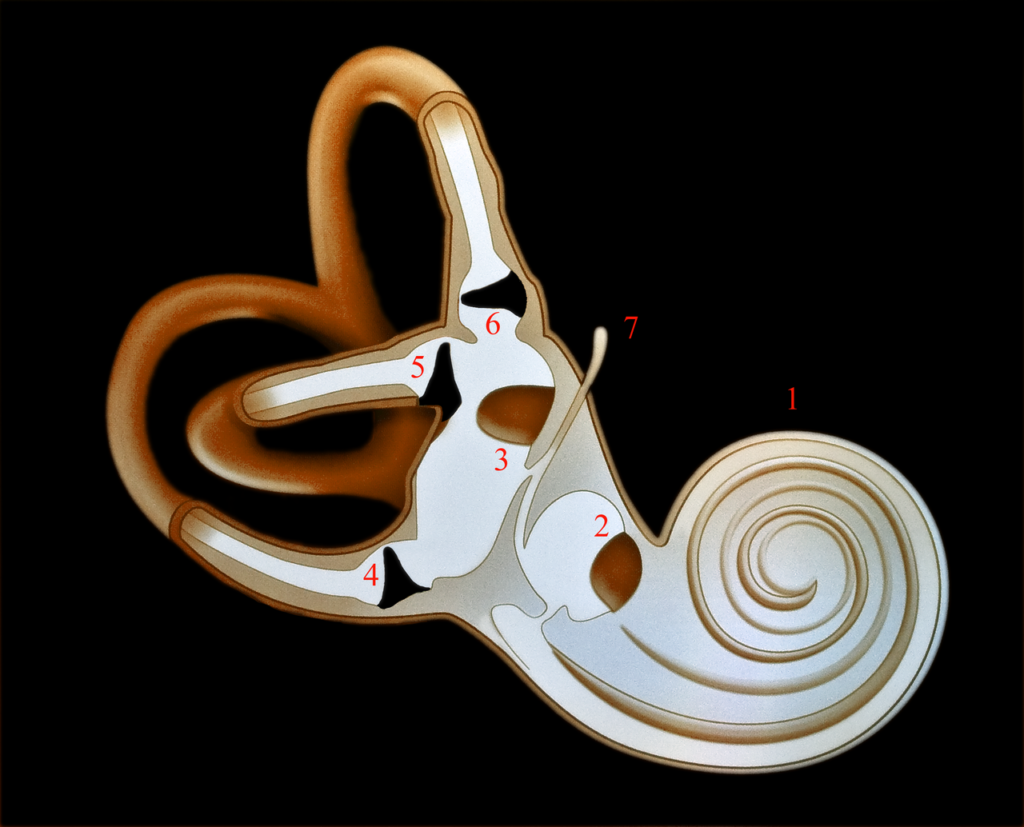
図6 前庭 1 蝸牛 2 球形嚢 3 卵形嚢
4 5 6 半規管膨大部
(茶色の部分は平衡斑)
(黒く細い三角形は膨大部稜)https://ja.m.wikipedia.org/wiki/%E5%86%85%E8%80%B3
もう一度、基本の図6を見てください。
3本の半規管の両端は前庭の卵形嚢につながっています。両端のうち一方は膨隆しており、この部分は膨大部 (ampulla) と呼ばれています。この内側に角加速度を感受する膨大部稜(crista ampullaris)という装置があります。
膨大部稜の位置を、図6で確認してください。
図6の4, 5, 6 の黒く細い三角形が、膨大部稜です。これを拡大した図が、下の図11です。
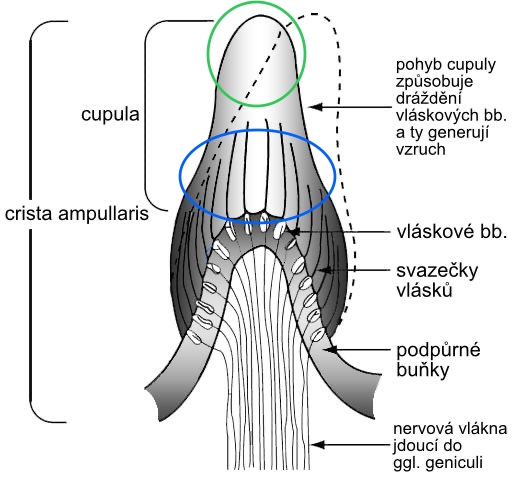
図11 膨大部稜 (Crista Ampullaris)
緑色🟢がクプラ、🔵が有毛細胞の毛(hair)
ゼラチンキャップのクプラがリンパ液の流れを受け止めて、有毛細胞の毛を動かしやすくしている。
https://ja.m.wikipedia.org/wiki/%E5%86%85%E8%80%B3
有毛細胞は、クプラ(cupula)というゼラチン状の物質(帽子のようなキャップ)に覆われているため、半規管の内リンパ液のわずかな流れでもクプラを押すことができて、有毛細胞の毛の角度を変化させることができます。有毛細胞の毛の角度が変わると有毛細胞は電気的に興奮して電気信号が発生します。(図11)
内耳が急に動くと(頭部に加速度がつくと)、三半規管は加速度にしたがって動きますが、リンパ液は慣性の法則によって、その場にとどまろうとするため、三半規管にとっては加速度方向と逆方向のリンパ液の流れが発生します。
このときの内リンパ液の流れの方向は、クプラを半規管方向へ偏位させる方向(反膨大部流 ampullo-fugal flow)と、クプラを卵形嚢方向へ偏位させる方向(向膨大部流 ampullo-petal flow)の2通りあります。
https://www.sadanaga.jp/topics/14925/
(→ 耳のTopics 頭位性めまい)
このリンパ液の流れをクプラが捉えて、有毛細胞の毛に伝達しています。わざと抵抗を大きくしているゼラチンキャップのクプラのおかげでわずかなリンパ液の流れも、有毛細胞が感知できるようになっています。
半規管は3本あり、それぞれが半円状でXYZ方向に位置しています。そのため、内耳はあらゆる方向の回転加速度に対応できるようになっています。
① 卵形嚢と球形嚢の「平衡斑」と、半規管膨大部の「膨大部稜」が、重力や直線加速度、回転加速度を感知して有毛細胞を興奮させていること。
② 平衡斑では、耳石膜のずれを、膨大部稜では、内リンパ液の流れを直接、有毛細胞が感知していること。
③ 平衡斑はそれぞれ縦横の垂直に位置し、三半規管はそれぞれXYZ方向に位置しているため、あらゆる方向の直線加速度、回転加速度に対応できるようになっていること。
③ 有用細胞からの多くの神経は1本に束ねられ、前庭神経として脳幹の橋延移行部に入力されること。
内耳における前庭感覚では、この基本的な3つのことが重要です。よく覚えておいてください。
視覚
視覚から入ってくる情報は膨大です。両眼から入ってくるカメラのような光学情報は網膜に結像した後、非常に複雑精緻な網膜で電気信号に処理変換され、左右の視神経を経由して、視交叉でクロスした後、視索を通り中脳上丘の外側膝状体を経て、視放線を通って後頭葉の視覚野へと投射されます。
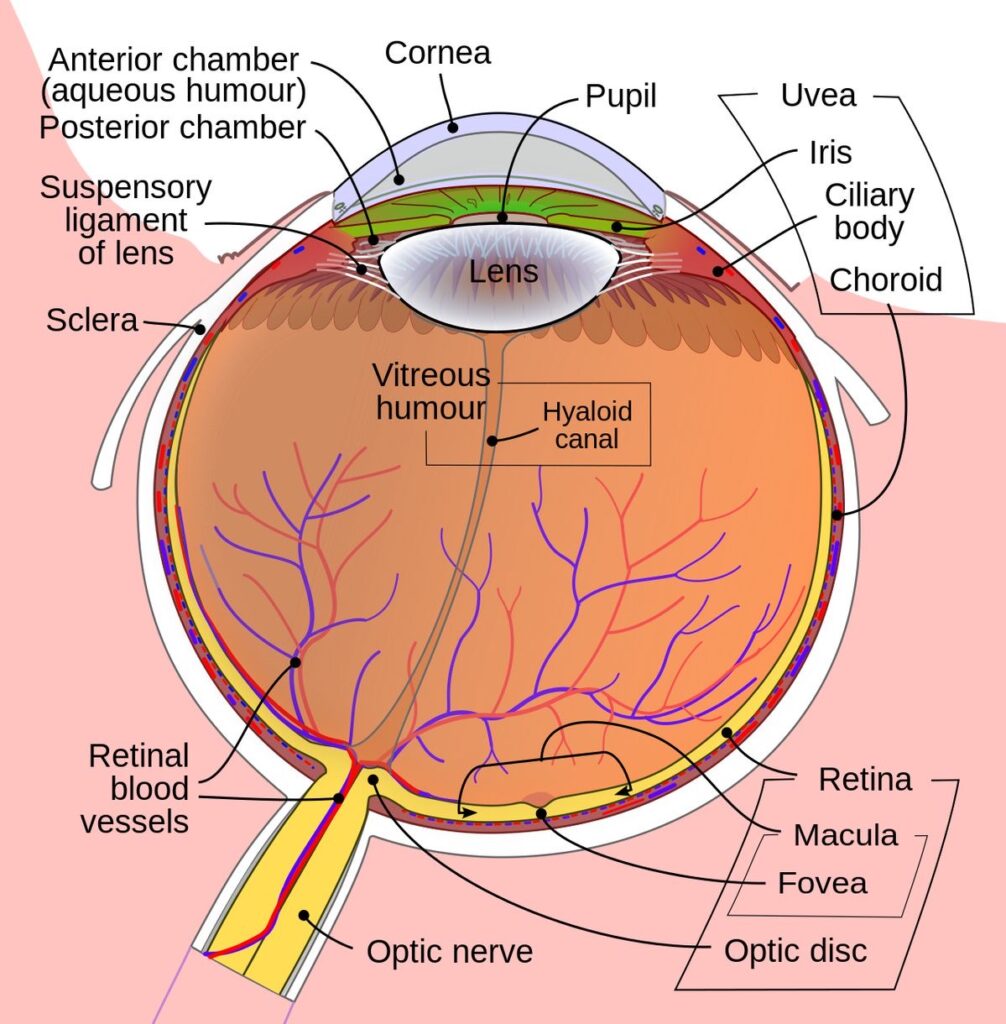
図12 眼球と網膜
網膜 retina 視神経 optic nerve
https://en.m.wikipedia.org/wiki/すMammalian_eye
網膜の光学情報は統合処理されて、視神経から後方へ伝導されます。
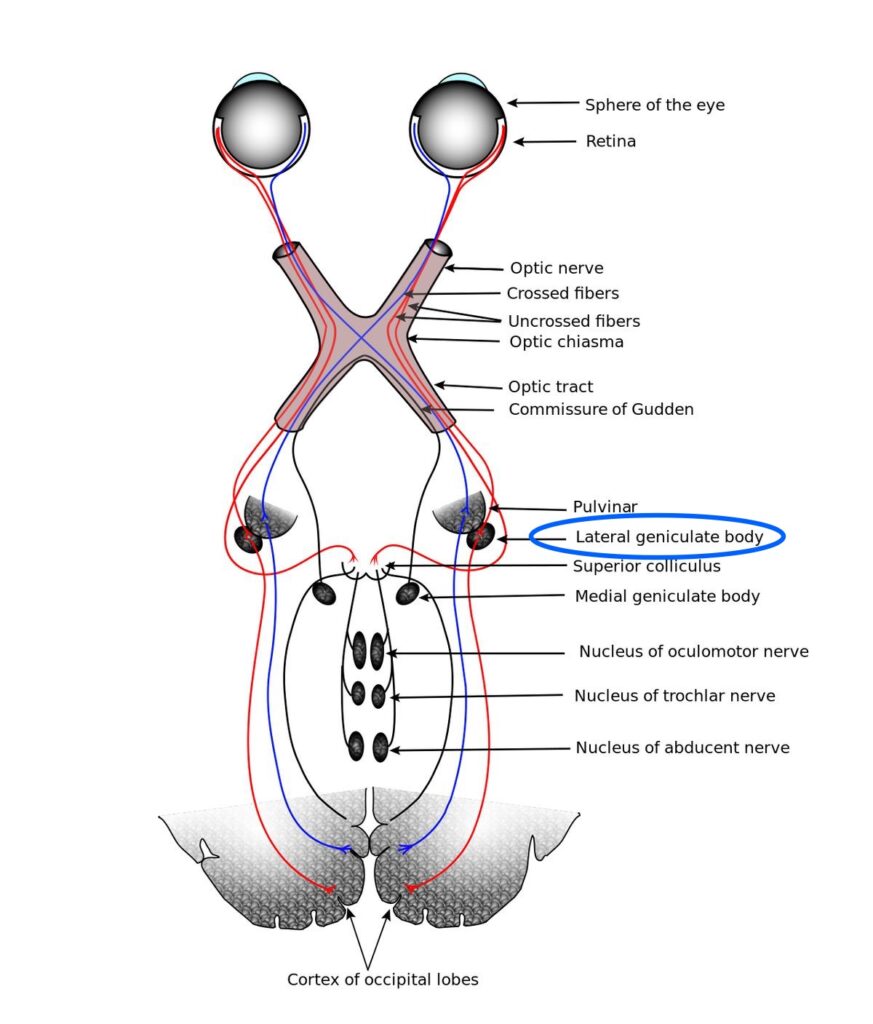
図13 視覚伝導路
視神経は視交叉でクロスして、視索、外側膝状体を経由、視放線を通って後頭葉の視覚野へ投射されます。
外側膝状体 Lateral geniculate body 🔵
https://en.m.wikipedia.org/wiki/Lateral_geniculate_nucleus
外側膝状体
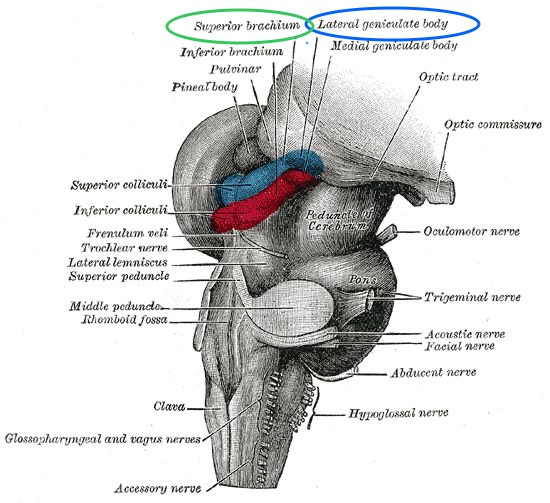
図14 外側膝状体🔵 上丘🟢
https://en.m.wikipedia.org/wiki/Lateral_geniculate_nucleus
後頭葉視覚野
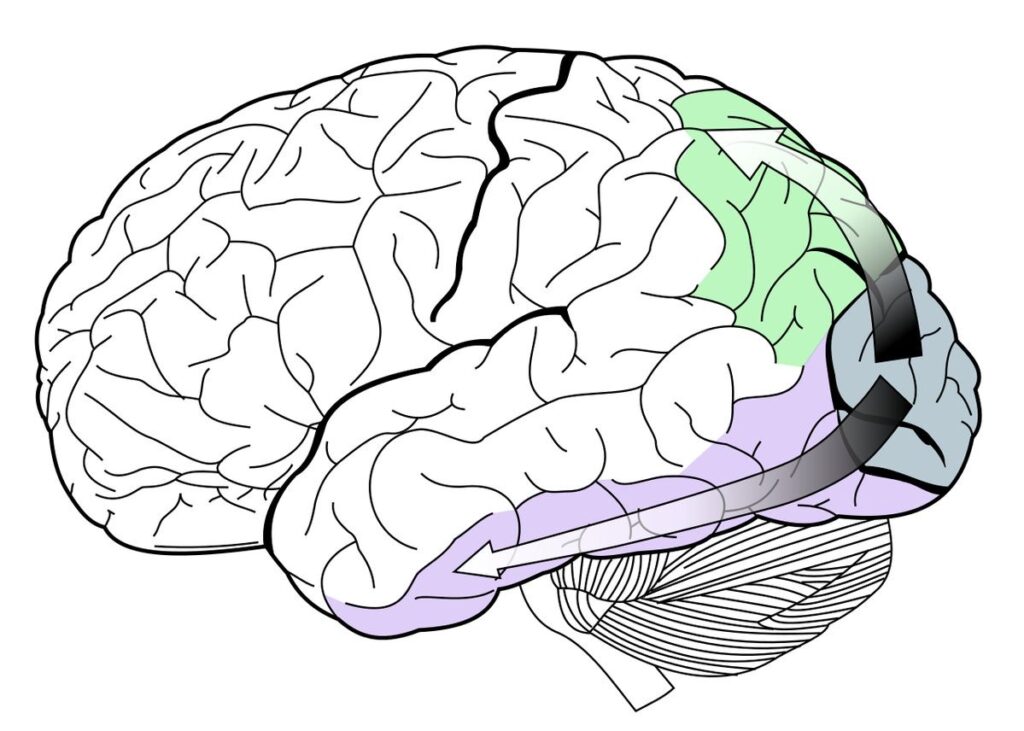
図15 後頭葉視覚野 V1-V5
灰色 grey (V1)から、
dorsal pathway (🟩 green) “where → how”
ventral pathway (🟪 purple) “what”
視覚野(Visual cortex)は、視覚関連領域(Visual association cortex)が非常に多く、皮質の広範囲に拡がっています。
1次視覚野(V1)にほとんど全ての視覚情報が入力されますが、V1からV2, V3, V4, V5 へと情報は伝達され、それぞれの皮質領域で、そしてそれらが統合することで視覚情報が最終的に処理されます。
視覚情報処理に最大の貢献をしている皮質が1次視覚野(図15 灰色の皮質, V1)です。
この1次視覚野(V1)から、背側に拡がる皮質視覚野(背側皮質視覚路 dorsal stream、dorsal pathway 🟩)、腹側に拡がる皮質視覚野(腹側皮質視覚路 ventral stream、ventral pathway 🟪)の2つの皮質視覚路が形成されています。
背側皮質視覚路は”視覚対象が空間のどこにあるのか“を理解する空間認識にかかわっています。(where経路、how経路と呼ばれます)。
腹側皮質視覚路は、”色や形の表象にかかわっています。(what経路と呼ばれます。)
これが、近年提唱されている、Two-streams hypothesis です。
後頭葉を中心とする皮質視覚野は、V1からV5まであり、このうち1次視覚領(V1)が視覚の認識に最も大きく関与しています。静止している、または運動している物体の情報処理に特化していて、パターン認識に優れています。V1の皮質は6層構造からなっていて、そのうちに第4層は、外側膝状体からのほとんどの視覚情報が入力されていて、V1全体として網膜での結像とほとんど同じ像の認識があるとされています。(正確に光学的像ではありません。)これらは、さらにV1から上記の背側皮質視覚路、腹側皮質視覚の2つのstream を通りながら、すべての視覚情報が統合処理されていくのです。
簡単に追加しますと、V2は左右半球が同時に働いて、完全な空間の地図を作っています。V1とのフィードバックが多く強調して処理作業をします。V3は広域的な動きの処理と色の認識、V4はV1と同じ方向、空間、色を認識しますが、注意による調節を行います。V5は運動の知覚、眼球運動に関与するとされています。
すこし難しい話になりましたが、要点は、“視覚情報は大脳皮質のかなり広範囲におよぶ領域を使っている” 、という事実なのです。もう一度、大脳皮質の”(視覚に関係する)皮質領域の広さ“を見てみましょう。
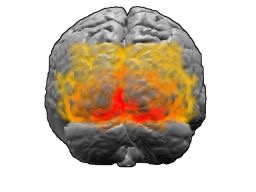
図16 後方から大脳皮質を見た図
V1が赤🟥、V2が🟧、V3が🟨を表します。V4、V5は表示されていません。
https://ja.m.wikipedia.org/wiki/%E8%A6%96%E8%A6%9A%E9%87%8E
では、実際に私たちがものを見て、判断して、手を動かす、ふつうに毎日やっている行動は、どう処理されているのでしょうか。携帯のゲームに熱中する、ふつうの子どもさんを例に見てみましょう。
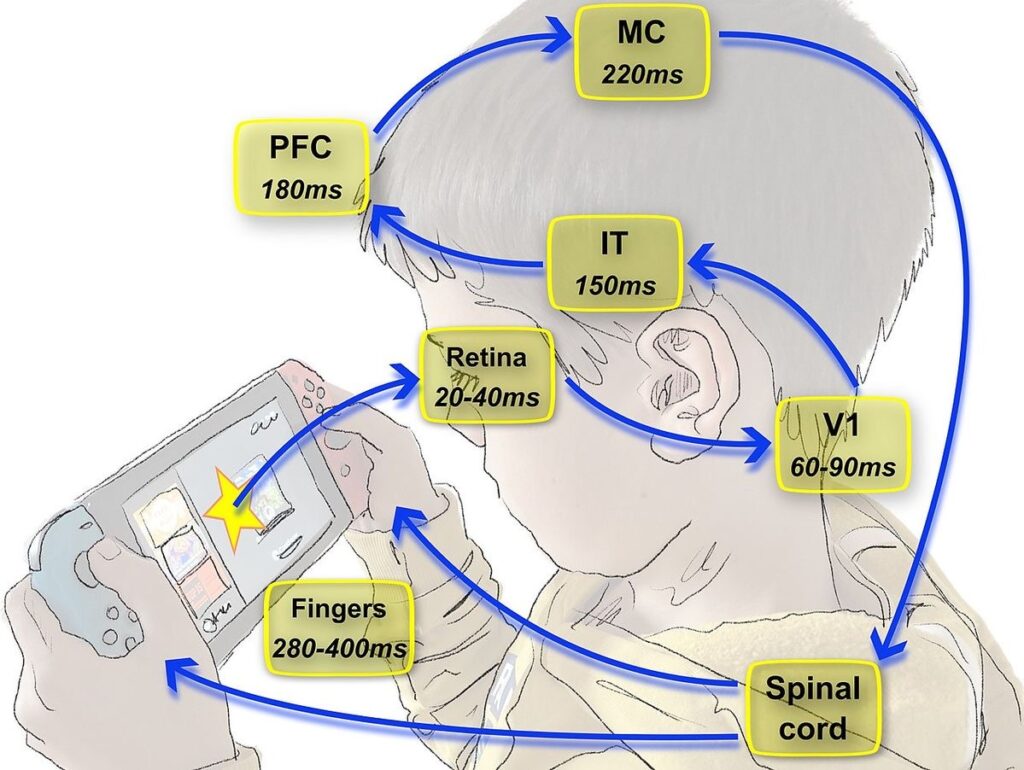
図17 Visual categorization
視覚の伝導とhand-eye-coordination
視覚によるものの認識から大脳皮質での処理判断、指の動きまでを表しています。
ms は1000分の1秒の単位です。
Retina 網膜 V1 1次視覚野 IT 下側頭皮質 PFC 前頭前皮質 MC 運動野 Spinal cord 脊髄 Fingers 指
https://en.m.wikipedia.org/wiki/Visual_system
毎日見慣れているこの光景の中に、視覚からこれだけの脳の神経回路の処理機能が使われているのですね。
平衡機能への寄与
視覚は、体のバランスを維持することに関して、非常に大きな影響をもっていると言われています。とくに直立姿勢の保持にはとても大きな貢献を示すとされています。
深部感覚と平衡感覚の他の2つの感覚と比較しても、視覚の影響はとくに大きく、これら3つの感覚を「それぞれ遮断して」個別に比較すると、視覚が体のバランスの維持に最も大きな影響を与えるとの研究報告があります。
後頭葉の視覚野から視覚関連野を含めた、大脳皮質の領域はかなり広い範囲に及んでいます。これらの皮質領域では、常に膨大な視覚情報を統合処理しなければならず、これはすなわち、体のバランス維持のために常に多くの脳神経細胞が活動していることになります。
3つの感覚の統合
私たち人間は、深部感覚、平衡感覚、視覚の3つの感覚がすべて統合されて、体のバランスを維持しています。人は、単純に真っ直ぐ立っているだけでも、これらの大量の情報を脳で常にリアルタイムに処理しながら、体のバランスを維持しています。
深部感覚、平衡感覚、視覚、この3つの感覚情報は、脳皮質のほとんどすべてを使って統合され、処理されますが、とくに脳幹と小脳でコントロールされています。
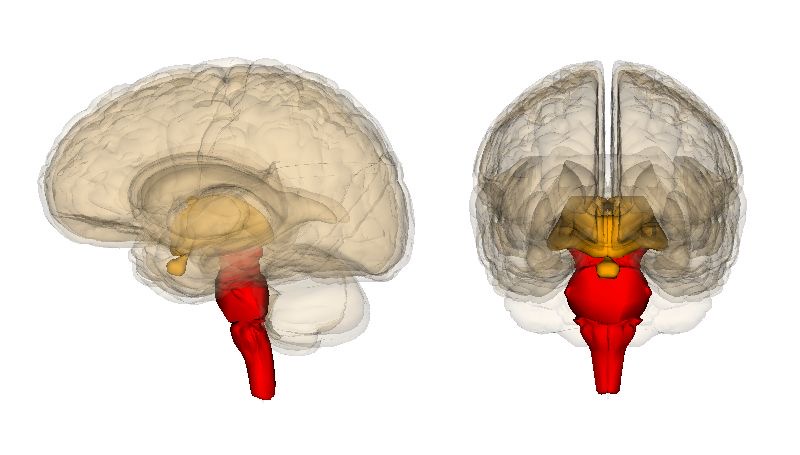
図18 脳幹 (中脳、橋、延髄) 🟥
赤色🟥の部分が脳幹を表しています。
https://ja.m.wikipedia.org/wiki/%E8%84%B3%E5%B9%B9
図19 小脳 🟥
赤色🟥の部分が小脳を表しています。
https://ja.m.wikipedia.org/wiki/%E5%B0%8F%E8%84%B3
真っ直ぐに立っていながら、
“両足の位置、足の感覚、足裏から伝わる圧力、右膝と左膝での膝関節の力の入れ方、右足と左足の体重の分散、腰の位置、右手と左手にかかる重力とその保持、腹筋と背筋の収縮の程度とバランス、両肩の位置、頚椎から腰椎までの脊椎の姿勢と自然なカーブの保持、重い頭部を保持するための頭頚部の筋肉の緊張と筋肉の収縮バランス、視線の位置とその視覚情報の処理、視線が常に移動することによるリアルタイムの視覚情報の新しい処理、などなど。”
数え上げたらきりがないくらい、脳には多くの情報が入力されて、それを処理しています。この情報処理のどれか一つでも休んだり壊れたりしたら、おそらく私たちは倒れてしまうでしょう。そして、何より凄いことに、これらのほとんどすべての機能が、ほとんど無意識に行われていることです。
真っ直ぐ立っていることは、じつはとても大変なことなのです。
人間だけではありません。全ての動物が、哺乳類は陸上で、鳥類は空中で、魚雷は水中で体のバランスを維持しています。それも努力せずに。
基本知識がとても長くなりました。でも、ここまでで非常に重要なことを学んだと思います。すなわち、これだけ複雑な機能を常に実行している体には、とてつもなく大きな負担がかかっているということです。そして、その精密機械のようなバランス維持システムは、何かのちょっとした異常ですぐに壊れてしまう可能性がある、ということです。
図20 平衡機能/バランス保持システムの神経回路を示すダイアグラム
https://en.m.wikipedia.org/wiki/Sense_of_balance
文字が細かくてよく見えないかもしれませんが、目的はそれではありません。平衡バランスを保持するための神経回路は、単純にこれだけの神経系が関与していることを強調したかっただけです。
これら黄色のボックス1つ1つはすべて、体のバランスを維持するための、複数の脳神経核、脳神経、神経細胞、神経線維、神経束、神経路(大量の神経線維が走行する神経の束)を表しています。1つ1つはすべて違う神経であり、同一のものは1つもありません。
これが、病気の症状の中で、めまいが多い原因なのかもしれません。そして、めまいの診断と治療を難しくしている理由なのかもしれません。
どんなめまいか?
すこし臨床的な話になります。
これだけ複雑な機能を常に維持しているわけですので、めまいは非常に多くの疾患に関係します。一見めまいと関係ないような疾患であっても、めまいの症状が出てくることがあります。
では、あなたがめまいを感じたとき、どんな病気が考えられるでしょうか。今度はかなり実戦的に考えてみましょう。
初めの方のめまいの分類で書いたように、めまいはざっと分けて、4つあります。
回転性(ぐるぐる回る)、
浮動性(ふわふわする)、
立ちくらみ、
平衡障害
の4つです。
どれかはっきりしないめまいやそれ以外のめまいもありますが、まず、ほとんどのめまいが、この4つに分類されます。
それは、ほとんどのめまいが、4つのめまいを起こす原因のどれかにあたることを意味します。
回転性めまい?
体は静止しているにもかかわらず、”脳幹部に入力される情報の間違い” のために、あたかも自分が本当に回転しているように感じるめまいです。ぐるぐると回転している感じがするため、回転性めまいと言います。
めまいには、大きく分けて、前庭感覚の異常によるめまいと、脳幹や小脳などの脳の異常によるめまいがあり、前者を末梢性めまい、後者を中枢性めまいと呼んでいます。
回転性めまいは、抹消性めまい、中枢性めまいの両方で起こります。
これを簡単な表にしてみましょう。
| 回転性めまい | 浮動性めまい | |
| 抹消性 | 良性発作性頭位 めまい症 前庭神経炎 突発性難聴 メニエール病 | 末梢性 回転性めまいの回復期 末梢性回転性 めまいに伴う 症状として |
| 中枢性 | 橋上部外側症候群 橋下部外側症候群 延髄外側症候群 椎骨脳底動脈循環不全症 | 脳幹障害や 小脳障害、 脳血管障害、 異常高血圧、 脳腫瘍、 脳神経変性疾患 など |
表1 めまいの診断と症状
この表では、中枢性=脳、末梢性=前庭(耳)と定義して良いと思います。
世の中では、一部の医療関係者でさえも、
回転性めまい=末梢性(脳ではない、耳からのめまい)→耳鼻科
浮動性めまい=中枢性(脳からのめまい、耳ではない)→内科、神経内科または脳神経外科
と考えて診断している節があります。大まかには間違っていないのですが、じつは脳の異常でも回転性めまいを起こします。
表の中で、中枢性の(脳の異常での)回転性めまいは、これだけあります。(表左下枠内)
もちろん、回転性めまいの多くは、末梢性めまいと診断されることが多いため、これはこれで正しいのですが、中には脳からくる重篤な原因で、回転性のめまいが生じることがあります。
もちろん、回転性めまい以外の症状を、注意深く詳しく観察すれば、予想がつくこともありますが、めまいが激しいと、つい他の症状の観察や評価が不十分になってしまい、脳の症状があとで現れてくることもときどきあります。
例えば、脳出血の10%を占める小脳出血では、頭痛、酩酊時のような浮動性めまい、小脳症状、構音障害(ろれつが回らない)のほかに、メニエル病のような回転性めまいと嘔吐をともなうこともあります。もちろん、普通は重篤感が違っていますが。
回転性めまいを起こす抹消性めまいには、耳鼻科で扱う代表的な耳の疾患が多く含まれます。
それらは、
良性発作性頭位めまい症
前庭神経炎
突発性難聴
メニエール病
などです。これらの疾患からくるめまいは、とにかく耳鼻科へ受診さえすれば何とかなる回転性めまいです。ですから、ここでは、1つ1つの疾患についての説明はしません。
神経症状があるか?
問題は、回転性めまい以外の症状なのです。
回転性めまいは患者さんが慌てます。驚きと不安で冷静な判断をなくしています。でも神経症状(手足がしびれる、動きが悪い、ろれつが回らない、顔がゆがんでいる)がまったくなければ、とりあえずは心配しなくて良いと思います。
落ち着いて、慌てずにお近くの耳鼻咽喉科を受診してください。
逆に万一、これらの神経症状があった場合は、すぐに脳神経疾患の救急対応が可能な病院を受診しなければなりません。
浮動性めまい
文字通り、フワフワするめまいです。回転性のようにグルグル回って大騒ぎすることはありませんが、何か重大なことが起きているかもしれない、ととても不安です。すぐに受診した方が良いのか、浮動性めまいのときは悩むと思います。回転性めまいほど症状がひどくないことが多いからです。
じつは回転性めまいよりも、こちらの浮動性めまいの方が、何か重大な疾患が見つかることがあるのです。頻度は非常に低いので、心配し過ぎることはありませんが、ふわふわする浮動性めまいの中には、ときどき脳の疾患が隠されています。これらは、
脳幹障害や小脳障害、
脳血管障害、
異常高血圧、
脳腫瘍、
脳神経変性疾患
などです。
この中で最も気をつけなければならないのは、脳幹や小脳の血管障害です。脳幹部の出血(脳幹出血)、脳幹梗塞、小脳出血、小脳梗塞、他にも梗塞には至らなくても血液の循環障害(血流不全)などは比較的多く見られます。このような出血や梗塞は、すべては”どのくらい悪いのか”によって違ってきますが、これも浮動性めまいの症状だけでなく、何か他の症状、とくに先のような神経症状があるかどうか、が決めてになることが多いと思います。もちろん、重篤な脳幹出血や小脳出血などは、意識がなくなったり動けなくなったりするので、誰が見てもおかしいと気がつきますが、なかには偶然にも症状が軽くでていて、何となくフラフラする、おかしいと受診されるケースもごく稀にあります。
例えば、くも膜下出血などでは、出血が少量だったりすると、頭痛がしてなんとなくフラフラする、と自分で歩いて病院やクリニックを受診されることも比較的多くあります。
実際に外来診療での個人的な経験からは、本人がメニエルです!と言ってめまいで受診された患者さんで、前庭系の検査をすべて終わって異常がみられず、最後に血圧を測ると収縮期血圧が 200 mmHg を超えていた、などということを、すでに複数回、経験しています。また収縮期血圧は170 ですが拡張期血圧が110 を超えていたりすることはよくあります。(本人は血圧の薬を飲んでいるので安心していますが。)
このようなフラフラめまいは、重篤な病気を起こす一歩手前ですので、ちきんと説明を聞いてもらって、内科受診をしてもらうことにしています。
CT、MRIで異常がなかったんです…
最近は、めまいがひどかったりすると脳血管障害を疑って、画像検査がなされます。他の医療機関ですでにCTやMRIこ検査を受けて、どうもなかったと言って受診されることも多くあります。
でも、やっぱりフラフラする。このような患者さんは、じつは最近、非常に多くおられます。前庭系の検査では、もちろん異常なし。こんな患者さんの多くは、長く血圧の薬をのんでいたり、糖尿病があったり、高脂質血症があったりします。”CTやMRIなどの画像診断でまったく異常がないこと”は、まったく異常がみられないことにはなりません。正確に言えば、”今のところは、血管がつまったりして脳の変化が起きてはいない”、ことです。脳血流が悪くなると、めまいが起こります。脳の血流が悪い部分が一時的に血液の流れが滞ることで、めまいが起こります。しかし、しばらくするとまた流れるので、脳梗塞にはいたりません。”血液の詰まり”、と言えなくもありません。一過性脳虚血発作(TIA)ともすこし違います。TIAほど長くしっかり詰まりません。
このような、浮動性めまいの患者さんがときどき来ます。内科での厳重なフォローアップをお願いしています。
立ちくらみ
めまいの分類の3番目です。
一瞬、目の前が真っ暗になったり、立ち上がった時にすっと血の気がひくような感じです。一瞬意識が遠のく感じがすることもあります。このような症状があったら、まず、心臓が原因のめまいを疑います。いちばん考えられるのは不整脈です。以前からある不整脈は本人も慣れているのか、病気と思っていなかったり、あまり深刻には考えていません。不整脈があると、脳血流が不規則になりがちです。とくにふだんは血流が維持されていても、何かの原因でいつもより脈が飛んだり、頻度が多くなったりすると、心臓のポンプ機能に異常が起こるため、常に一定の脳血流が維持されにくくなります。よくよく聞いてみると、すでに血圧の薬も飲んでいるし、不整脈も指摘されています。しかし、本人の中ではそれらがつながっていません。
最近、心電図とりました?
心電図を取ると、立派な不整脈がでてきます。普段は元気で活動されていますが、何かの拍子に不整脈が重なると、脳血流が一時的に低下して、めまいが起こってきます。本人はめまいと言っていますが、立派な立ちくらみです。また、アダムスストークス症候群といって、病的な徐脈が起こる疾患もあります。徐脈のために脳血流が一時的に途絶して、失神発作を起こすことがあります。重症の不整脈として心臓ペースメーカーの適応です。循環器内科医の治療が必須です。
主治医に心電図をとってもらって、異常がなかったので安心されています。でも、聴診をしてみると、心雑音が聞こえます。弁膜症の方の中には、診断図に大きな異常が出ない方もいます。心臓弁膜症も、心臓から出ていく血液の量が少なくなると、立ちくらみを起こします。このような立ちくらみは、当然、循環器専門医での精査が必要になります。
血圧が高いのに起立性低血圧
高齢の方のなかには、夜、フラフラする方もいます。ご飯を食べた後、急に立ち上がると、一時的に血圧が下がって、立ちくらみのようなめまいを起こします。食後性低血圧といって、食後に大きく血圧が下がりやすい方もいます。年齢や高血圧によって動脈硬化が進んでいると、もともと血管が硬くなっていますし、自律神経の反射も落ちています。このような方が、急に立ち上がると、椅子から立ち上がっただけなのに、脳血流がすとんと落ちて、立ちくらみが起こります。急に立位になると、正常であれば血管の自動調節機能で、脳血管が血流が保持できるように働きます。しかし、高齢者では、この血管の機能が落ちていて、血液が重力に逆らえずに”脳の貧血”を起こしてしまいます。とくに昼間は血圧が高くても夜間就寝時は低血圧になりやすく、夜起きてトイレに行った時、排尿後に迷走神経反射で失神する方もいます。(排尿後失神) 排尿後に失神までは起こさなくても、立ちくらみが起こります。
不眠があります
高齢の方では、夜眠れなくて睡眠導入剤を飲んでいる方もいます。薬は短時間作用性の薬もありますが、腎機能の低下などで薬物の血中濃度が高く推移しがちです。朝方まで血液中に残っていると夜間のフラフラにつながります。また、パーキンソン病やレビー小体型認知症などでは、自律神経障害を合併しやすく、先の迷走神経反射に注意が必要です。
糖尿病の薬をのんでいます
糖尿病で薬を飲んでいる高齢の方では、風邪を引いたことをきっかけとして、ご飯が進まず、脱水や低血糖を起こしてフラフラすることもあります。インスリン治療中の高齢者では、いわゆる”シックデイ”の対応が良くないと高血糖や逆に低血糖による重篤な事態を引き起こすこともあります。
立ちくらみは、さまざまな原因から起こります。すべての可能性をあげて対策などはできません。覚えておかないといけないことは、立ちくらみは、もう耳鼻咽喉科の範囲ではないことです。それがいちばん重要なことだと思います。
平衡機能障害
どれにも分類されない、めまい疾患があります。非常に稀だったり特殊な疾患だったりします。また、近年、国際学会などで新しく確立されためまい疾患概念もあります。
これらは、疾患そのものの理解も難しいものが多く、日常の外来診療では出会う可能性がまだそれほど高くないため、ここでは記述を省略します。
あなたが、めまいを感じたら
あなたが明日、めまいを感じたら、どうすれば良いでしょうか。また、今晩、急にひどいめまいが襲ってきたら、どうすれば良いでしょうか。
めまいは、病院や診療所で始まることは、まずありません。自宅で起こります。だから、初期判断はすべて自分でしなければなりません。重要なことは、どんなにめまいがひどくても、たとえ嘔吐を繰り返していても、神経症状がまったくなければ、それほど重篤なことは起こっていないということです。もちろん、めまいがひどくて立たないようなときは、救急外来を受診してもかまいません。めまい止めの薬を処方されたり、必要があれば点滴治療になるでしょう。めまいについて、少しでも勉強して知識を持っておくと、いざという時に役に立ちます。とくに初期判断に。
めまいは何科?
これは、じつはものすごく難しい質問です。
理由は、めまいの原因がわからないと正解がでないからです。最終的な診断が下されて初めて、内科、耳鼻科、脳神経外科、などの正解がわかるのです。これが、めまいの診断と治療を難しくしている1つの大きな原因かもしれません。とにかく言えることは、まずは自分が思った診療科を受診してみることです。受診しないことには、正解か不正解かもわかりません。違うと思ったら、別の科に行けば良いのです。
夜間に救急外来を受診するときは、とりあえず緊急性の高いものから潰していきます。
脳血管障害の除外診断(=違うという診断のこと)ができれば、緊急性は一気に下がります。でも、全員そうすべきか、と尋ねられると、そうとは言えません。
救急車を呼んで!
めまいで重要なことの1つに、むやみに救急車を呼ばないことがあります。めまい症状が軽いときはもちろん、グルグル回転性のめまいで苦しくても、ご家族が落ち着いて観察すれば、それほどまでは緊急性が高くないと判断されることが多々あると思われます。そのような時は、めまいがいちばん楽になる体位をとって、安静にして、朝になってから、めまいの症状に合わせて受診されることをお勧めします。どこの診療科を選択するかは、自由です。
” 万一、先に書いたような、神経症状(手足がしびれる、動きが悪い、ろれつが回らない、顔がゆがんでいる)などがみられたら、迷わず、救急車を呼んでください。”
これは、非常に重要なことです。
さいごに
めまいについて、その起こる原因から、症状に沿った疾患の予想まで、ある程度詳しく書いたつもりです。個々の疾患については、とくに耳鼻咽喉科で扱うめまいについては、あえて詳しく触れていません。受診していただければ、検査や処置が正しくできるからです。
むしろ、耳鼻咽喉科以外の病気で起こるめまいを、どう見つけて、どうするか。
耳鼻咽喉科医としては、それがいちばん重要なことだと思っています。

人間の平衡感覚はすばらしい。

ネコも。
https://www.sadanaga.jp/topics/14925/
(→ 耳のTopics 頭位性めまい)
https://www.sadanaga.jp/topics/10456/
(→ 耳のTopics 高齢者のめまい)
https://www.sadanaga.jp/topics/2974/
(→ 耳のTopics めまい -その1- )