咽頭がん。
聞き慣れない病名かもしれません。
早期発見が難しく、耳鼻咽喉科・頭頸部外科領域で扱うがんの中でも、治療に非常に高度で繊細な技術が必要とされるがんの1つです。
今回は、咽頭がんについて書きます。
咽頭とは?
咽頭(いんとう)。何となく”のど”ということはわかります。しかし、正確にご存知の方は少ないと思います。まず咽喉頭の解剖から勉強しましょう。
(日本頭頸部癌学会HPより引用)
http://www.jshnc.umin.ne.jp/general/section_01.html
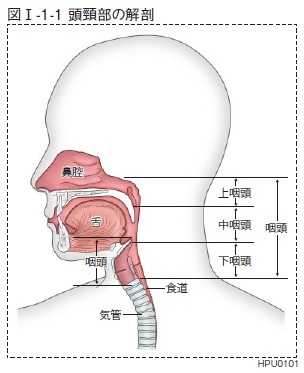
咽頭は、上咽頭、中咽頭、下咽頭の3つに分かれます。(図1)
咽頭は、鼻腔と喉頭、気管の間に存在する、13cm の管状の空間です。粘膜に覆われた筋肉の管で収縮力があり、空気と食べものが通ります。
咽頭は、呼吸、発声、嚥下などの一連の機能とともに、免疫機構に関係する機能も担っています。
咽頭の発生
生命体は海中で生まれました。
小さな生物は、体表からの酸素吸収で生命を維持していましたが、生物が少しずつ大型化し複雑化するにつれて、生体活動も活発になり、生体内でより多くの酸素を必要とするようになりました。そこで、水中の溶存酸素を利用できるように鰓(えら)が進化しました。
鰓弓
咽頭嚢(のう)から左右にスリット状の切れ込み(鰓裂、さいれつ)ができ、この切れ込みの間の隔壁(鰓弓、さいきゅう)を海水が濾過されるとき、酸素の取り込みや二酸化炭素の排出、海中のプランクトンを濾過捕食してエネルギー源にする仕組みが進化してきました。これが魚類の鰓(えら)です。
神経堤細胞
咽頭は、咽頭弓から発生します。
咽頭弓は、外胚葉の神経堤細胞から発生します。
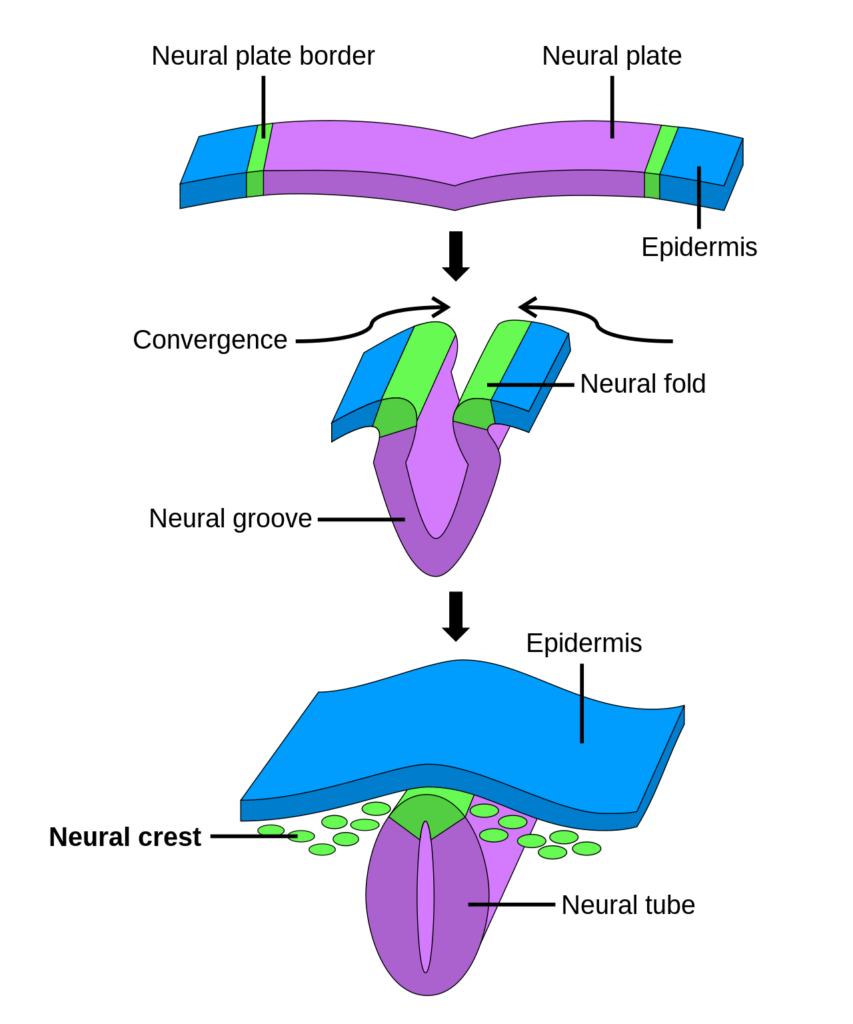
神経堤細胞は、神経管形成にともなって遊走します。(図2)
https://ja.m.wikipedia.org/wiki/%E7%A5%9E%E7%B5%8C%E5%A0%A4
神経板(neural plate 🟪)が折り畳まれ、神経溝(neural groove)が形成され、閉じて神経管(neural tube 🟣)が完成します。このとき、神経堤細胞(neural crest cells 🟢)は各種細胞に分化するため遊走します。
神経堤
発生の過程で、神経堤は4つの部分に遊走します。
①頭部神経堤
②迷走・坐骨神経堤
③心臓神経堤
④体幹部神経堤
②-④は省きますが、①の頭部神経堤は、顔面および咽頭弓に集まり、骨軟骨、!神経、結合組織を形成します。
咽頭弓
咽頭弓(pharyngeal arch)は、内臓弓(visceral arch)とも呼ばれます。
広義には鰓弓(branchial arch)とも呼ばれていましたが、現生の動物では第1、第2咽頭弓は鰓(えら)に発生することがないため、現在では一般的に、第3咽頭弓を第1鰓弓とする呼び方もあります。
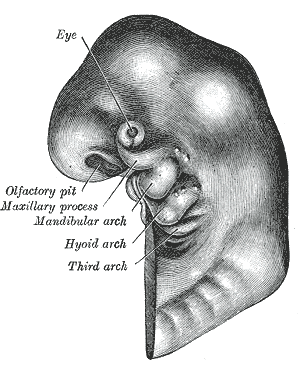
https://ja.m.wikipedia.org/wiki/%E5%92%BD%E9%A0%AD%E5%BC%93
第1咽頭弓(顎骨弓 Mandibular arch)、第2咽頭弓(舌骨弓 Hyoid arch)、第3咽頭弓(Third arch)が確認できます。(図3)
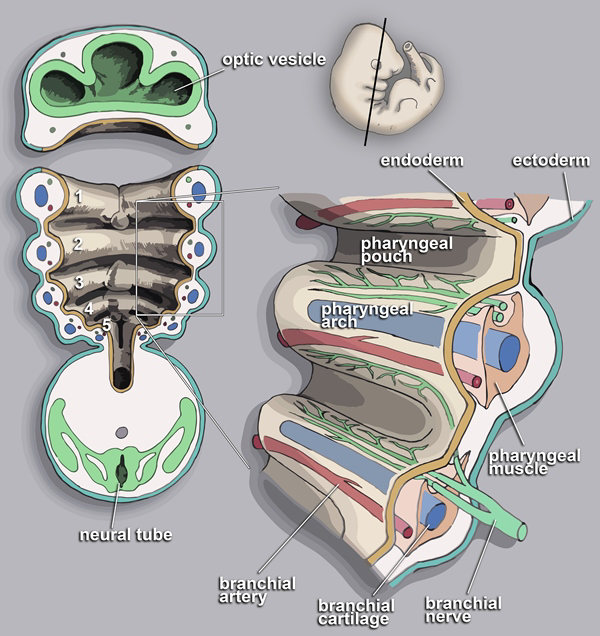
https://en.m.wikipedia.org/wiki/Pharyngeal_arch
咽頭弓(pharyngeal arch)の間が咽頭嚢(pharyngeal pouch)になっています。(図4)
第3咽頭弓が、第1鰓弓です。
1-6咽頭弓
各咽頭弓と発生する骨、筋肉、神経、動脈は、以下の通りです。
第1咽頭弓 (顎骨弓)
骨: 上顎骨、下顎骨、ツチ骨、キヌタ骨、メッケル軟骨
筋肉: 咀嚼筋、顎舌骨筋、顎二腹筋前腹、鼓膜張筋、口蓋帆張筋
血管: 上顎動脈、外頸動脈、翼突管動脈
神経: 三叉神経(Ⅴ2, Ⅴ3)
第2咽頭弓 (舌骨弓)
骨: アブミ骨、茎状突起、舌骨小角、舌骨体上部、ライヘルト軟骨、
筋肉: 表情筋、アブミ骨筋、茎突舌骨筋、顎二腹筋後腹、
血管: 上行咽頭動脈、下鼓室動脈、頚鼓動脈、後耳介動脈アブミ骨枝、
神経: 顔面神経 (Ⅶ)
第3咽頭弓
骨: 舌骨大角, 舌骨体下部、
筋肉: 茎突咽頭筋、
血管: 総頸動脈、内頸動脈、
神経: 舌咽神経 (IX)
第4咽頭弓
骨: 甲状軟骨、喉頭蓋軟骨、
筋肉: 輪状甲状筋、口蓋帆挙筋、咽頭収縮筋、喉頭内在筋、
血管: 鎖骨下動脈(右)、大動脈弓(左)、
神経: 迷走神経(Ⅹ)の上喉頭神経
第6咽頭弓
骨: 輪状軟骨、披裂軟骨、小角軟骨、
筋肉: 輪状甲状筋以外の食道の横紋筋、
血管: 肺動脈(右)、肺動脈と動脈管(左)、
神経: 迷走神経(X)の下喉頭神経枝
(抜粋引用)
https://ja.m.wikipedia.org/wiki/%E5%92%BD%E9%A0%AD%E5%BC%93
ヒトでは、第5咽頭弓は欠如しているか痕跡的で発生に関与していません。
これら咽頭弓から、顎・顔面・頸部の各器官が発生します。
鰓弓から咽頭へ
神経管が完成すると、神経堤細胞が遊走し始めます。頭部の神経堤細胞は複数の分節に分かれ、将来の咽頭にあたる複数の独立した咽頭弓を形成します。(図4)
発生の過程で各咽頭弓が伸長して、最終的に腹側で左右の弓が合わさって籠(かご)状の咽頭を形成します。(図4)
各咽頭弓の間にはスリットが残りますが、これを咽頭裂と呼び、将来は鰓裂(さいれつ)になります。陸生生物では各弓間はスリットとして残らず、咽頭の溝状構造として残ることになります。
脊椎動物では、咽頭が袋状になり咽頭嚢となってポケットのように外側に膨らんでいます。咽頭嚢は魚類両生類では、先に書いた鰓裂(さいれつ、=えら)となって外界に開放されています。したがって口腔からつながる一連の管、咽頭は外界の海水(または淡水)と交通があります。このことで口から入ってきた海水や淡水を濾過しながら呼吸や捕食を行えるようになっているのです。
ところが陸生生物になると、咽頭弓の隙間が鰓裂にならず、外界に開きません。各咽頭弓は閉じられ、1つの管腔(かんくう)構造になっていきます。
いわゆる咽頭の発生です。
鰓弓から器官へ
空気呼吸を始めた陸生生物は、基本的に咽頭が外界と交通せず、咽頭腔という1つの管腔構造をとります。しかし、発生の過程で重要な器官である鰓弓(第1-6鰓弓)は、頭頸部の各器官(骨、筋肉、血管、神経など)に分化していきます。 (上記)
咽頭の解剖
咽頭はその部位によって、上咽頭、中咽頭、下咽頭の3つに分かれます。
再度、咽頭の解剖です。(図1)
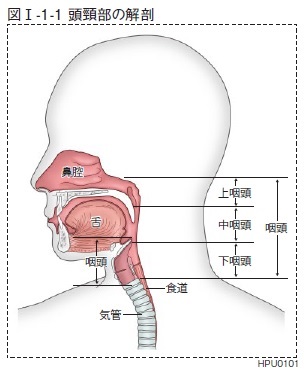
http://www.jshnc.umin.ne.jp/general/section_01.html
多くのイラストや解剖図がありますが、これが1番簡潔でわかりやすいイラストです。
上咽頭
鼻腔に続く空間で口蓋垂基部より上部。
中咽頭
口蓋垂基部から喉頭蓋谷まで。
下咽頭
喉頭蓋谷から輪状軟骨下縁まで。
それぞれ解剖学的部位に特徴的な機能を有しています。
上咽頭
上咽頭の側壁には耳管が存在します。
小児期にはアデノイド(adenoids)が存在して増殖性肥大を起こします。アデノイド肥大があると耳管機能が悪くなって滲出性中耳炎が難治化したり、鼻副鼻腔炎が遷延したり、小児の睡眠時無呼吸を起こしてきます。
成人後、アデノイドが退縮した後も、上咽頭にリンパ濾胞が存在してさまざまな免疫機能を担います。
現在では、上咽頭には外来抗原に対する重要な防御機構とされている、”粘膜関連リンパ組織(mucosa-associated lymphoid tissue, MALT)”の1つである、鼻咽腔関連リンパ組織
(nasopharynx-associated lymphoid tissue, NALT)が存在していて、さまざまな局所免疫を担っていることが知られています。
2022年現在、COVID19感染後の後遺症として、上咽頭の存在が注目されており、後遺症治療として上咽頭擦過療法(*)の有効性が報告されています。
* 上咽頭を塩化亜鉛を塗布した綿棒または巻綿子で強く擦(こす)る治療です。粘膜出血を起こしてすこし強い痛みがあります。Bスポット療法とも言われます。難治性の後鼻漏などにも効果を認めることがあります。耳鼻咽喉科に昔から伝えられている治療方法の1つですが、現在では行なっている耳鼻咽喉科とそうでない耳鼻咽喉科があります。
この部位に発生するがんを上咽頭がんといいます。
成人後の滲出性中耳炎の反復は、上咽頭がんによる耳管閉塞の可能性を疑わなくてはなりません。
上咽頭がんの発症はアジア系人種に多く、EBウイルスの関与が指摘されています。
中咽頭
後方は咽頭後壁、側方は口蓋扁桃があり、前下方は、舌根部を構成します。
中咽頭は、外来抗原になる細菌やウイルスが通過付着する部位でもあり、免疫機構に重要な働きをしています。
中咽頭は、嚥下運動においては、舌や下咽頭と連動する一連の中咽頭収縮筋の運動を行い、摂食に非常に重要な働きをする部位になっています。
呼吸に関しては、中咽頭の舌根部が閉塞型睡眠時無呼吸症候群(OSAS)の咽頭閉塞部位になっています。 (睡眠時無呼吸症候群)
中咽頭には特徴的な所見は少なく、病的所見としては、口蓋扁桃肥大による睡眠時無呼吸症候群、慢性反復性扁桃炎、ウイルス感染時の咽頭炎、舌根扁桃の肥大や舌根部の真菌白苔付着などがあります。
中咽頭の病的所見としては、軟口蓋に発現するヘルペス所見、(難治性再発性アフタ形成による)口腔粘膜病変としてのベーチェット病、口腔粘膜のびらんや水疱形成などの口腔粘膜病変としての類天疱瘡、スピロヘータと紡錘状桿菌の混合感染によるワンサンアンギーナ、EBウイルス感染による伝染性単核球症など口蓋扁桃の特殊炎症があります。
最近では高齢者の唾液分泌減少に伴う咽頭真菌症や糖尿病や免疫機能低下時の咽頭真菌症が増加している傾向にあります。
中咽頭にある口蓋扁桃はさまざまな免疫機能を有しており、全身的に重要なリンパ組織としてさまざまな免疫応答に関与しています。
咽頭後壁粘膜のリンパ濾胞は中咽頭での免疫機能に関与しています。
中咽頭の腫瘍性病変には、口腔がん、舌がん、硬口蓋腫瘍、頬粘膜腫瘍、扁桃腫瘍、リンパ腫の扁桃病変などがあります。
この部位に発生するがんを中咽頭がんといいます。中咽頭がんの発症には以前より飲酒や喫煙が重要な因子として指摘されています。
近年、中咽頭がんの発症にヒトパピローマウイルス(HPV16型, 18型)の関与が報告されています。
下咽頭
下咽頭は、呼吸、嚥下、発声などの喉頭と連動した機能を有していて、重要な働きをしています。
喉頭では、呼吸時は声門が開き、発声時は閉じられ、食塊を飲み込むときは喉頭蓋が声帯と気管を覆うように蓋をして誤嚥を防止し、嚥下時に下咽頭と連動して食道入口部が開いて食塊を食道へ通過させます。
嚥下時の食塊の移動のとき、下咽頭は食道と連動した複雑な運動を下咽頭収縮筋がほとんど無意識に瞬間的に行える高等な機能を有した器官です。
下咽頭と喉頭は、複雑な機能をいくつも同時に行うことが可能な、人体の数少ない器官と言えます。
ごはんを食べながら、家族や友達と会話して、その間にも連続的な呼吸を止めない。でも咽頭の動きなんて全く意識することなくて、食べながらテレビに集中している。
これがどれだけ複雑ですごいことなのか、1つ1つの機能をよく観察してみると理解できます。
1つずつでさえ複雑な機能である、嚥下運動、発声運動、呼吸運動の3つを何と同時に行なっているのです!それも全く無意識に!
下咽頭に発生するがんを下咽頭がんといいます。
下咽頭がんは、以前から飲酒や喫煙によって発症しやすいことが報告されています。
フラッシャー(flusher, *)と呼ばれる、少量のお酒によって顔が赤くなりやすい人が継続的に飲酒することで中咽頭がん、下咽頭がんの発がんリスクが高まることが報告されています。
* 2型アルデヒド脱水素酵素(ALDH2)の働きが弱い人です。エタノールから生成されるアセトアルデヒドの分解が遅く、アセトアルデヒドが体内に急激に蓄積しやすいため、顔面紅潮(flushing, フラッシング)、吐き気、動悸、眠気、頭痛などの症状が起こります。長期間の飲酒で耐性を獲得します。
下咽頭がんは、進行すると嚥下や呼吸が困難になります。声帯が固定することによる嗄声(声がれ)も症状の1つです。嚥下運動、発声運動、呼吸運動のすべてを行なっていますので、これらすべての症状が出るのです。
上咽頭がん
上咽頭はサイレントエリアです。
耳鼻咽喉科領域では数少ない直視が困難な部位です。
そのため、症状がなければ、がんを疑って検査を行わないと見落としてしまいます。
上咽頭がんの症状
耳閉感(耳がつまった感じ)や難治性の滲出性中耳炎が起こります。上咽頭がんで耳管が閉塞されることが原因です。成人後の難治性中耳炎によって上咽頭がんが発見されることもあります。
鼻閉が起こります。上咽頭が閉塞されて吸気が咽頭へ流れないためです。がんからの出血で鼻出血も起こります。
上咽頭がんが進行すると、複視(物が2重に見える)、視力低下が出現します。上咽頭は頭蓋底のすぐ下にあるため、がんが頭蓋底に浸潤すると脳幹部の脳神経症状が起こります。
これは動眼神経麻痺の症状です。
三叉神経の障害で顔面の知覚障害・痛みが起こります。
他の症状がなく、いきなり頸部リンパ節転移で発見されることもありますので、注意が必要です。
上咽頭がんの診断
内視鏡検査、CT, MRI、病理組織検査(生検)で診断が確定します。頚部超音波検査、PET検査が追加で必要になる場合があります。
とくに内視鏡検査は非常に有用で、ほとんどこれだけで腫瘍の確認が可能になります。
確定診断は病理組織検査によります。
TNM分類と病期分類
一般にがんの治療は、がんの進行度を病期分類(ステージ)によって決定することから始まります。
病期分類は、TNM分類に基づいて行われます。
TNM分類は、がんの進展度を
T分類 原発腫瘍の大きさ
N分類 所属リンパ節転移
M分類 遠隔転移の有無
で分類する方法です。
T (tumor)
腫瘍(原発)の大きさと進展度。
T0, T1からT4の5段階。
N (nodes)
所属リンパ節への転移。
転移のないものをN0
リンパ節転移、周囲への浸潤の有無でN1-N3
N0, N1-N3までの4段階。
M (metastasis)
遠隔転移の有無。
遠隔転移がなければM0、あればM1。
M0かM1の2段階。
以上を指標として、がんの進行度をstage IからIVまでの4期に分けます。
これを病期分類(ステージ)といいます。
上咽頭がんも同様の病気分類に基づいて治療方針が決定されます。
上咽頭がんの治療
上咽頭がんは比較的放射線感受性が高く、放射線治療が中心になって行われます。化学療法も併用されます。
( 以下のTNM分類、病期分類、治療フローチャートは全て、
「 がん情報サービス ganjoho.jp (c) 国立研究開発法人国立がん研究センターhttps://ganjoho.jp/public/index.html 」から引用、転載しています。)
上咽頭がん TNM分類

日本頭頸部癌学会編「頭頸部癌取扱い規約 第6版(2018年)」(金原出版)
https://ganjoho.jp/public/cancer/nasopharynx/print.html
上咽頭がん 病期分類
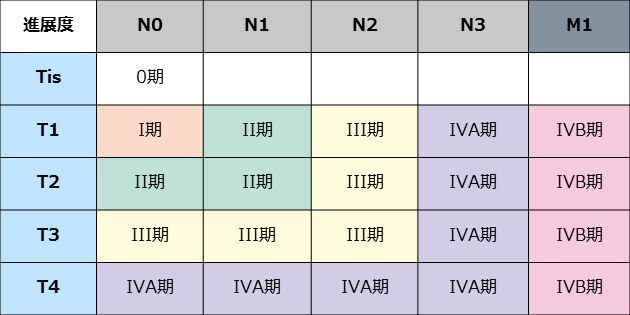
日本頭頸部癌学会編「頭頸部癌取扱い規約 第6版(2018年)」(金原出版)
https://ganjoho.jp/public/cancer/nasopharynx/print.html
治療フローチャート
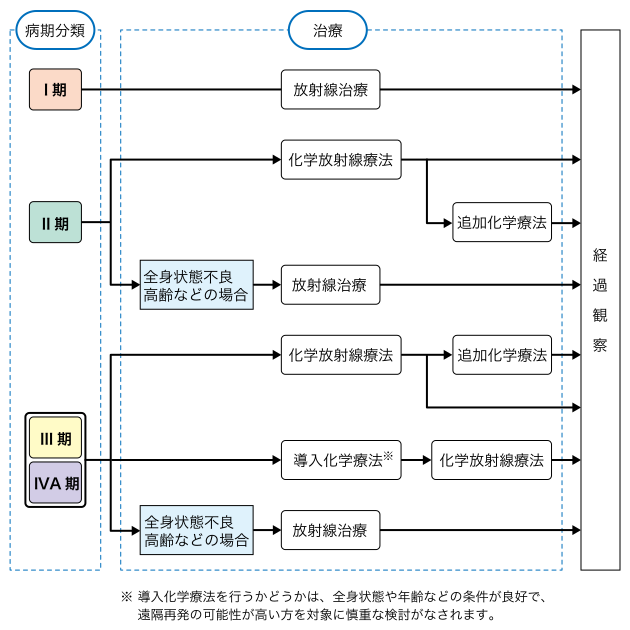
https://ganjoho.jp/public/cancer/nasopharynx/treatment.html
(がん情報サービス 上咽頭がん より転載)
上咽頭がんは一般に手術が困難なため、ほとんどの症例で放射線治療や化学療法が治療の中心になります。
頭蓋底浸潤例や広範進展例などでは、手術治療が併用されることがあります。頭蓋底手術によって腫瘍を取り除き、放射線治療や化学療法を併用します。
再発例、放射線治療後残存例でも手術が併用されることがあります。
放射線治療、化学療法が治療の中心ですが、頚部リンパ節転移に対しては、頚部郭清手術を行うことがあります。
中咽頭がん
中咽頭がんの症状
咽頭異常感、嚥下時の違和感。長く続く咽頭痛。吐血、血痰。
開口障害、舌の運動障害。耳痛。
咽頭の腫瘤、頚部リンパ節腫脹、嗄声(声がれ)などが主な症状です。
中咽頭がんの診断
内視鏡検査、CT, MRI、病理組織検査(生検)で診断が確定します。頚部超音波検査、PET検査が必要になる場合があります。
内視鏡検査はとくに有用であり、内視鏡で腫瘍の確認を行い、生検で病理組織診断を行うことで確定診断を得ます。
中咽頭がんでは、下咽頭がん、食道がんなどを合併していることがありますので、必ず胃カメラを行なって診断を行う必要があります。
(重複がん)
中咽頭がんの治療
上咽頭がんと同様に、TNM分類とそれに基づいた病期分類を行い、治療方針を決定します。
中咽頭がんは、ヒトパピローマウイルス16(HPV-16)の感染に関するp-16タンパクが陽性か陰性かによって、病気分類と治療プロトコールが違っています。
中咽頭がん TNM分類 p-16(-)
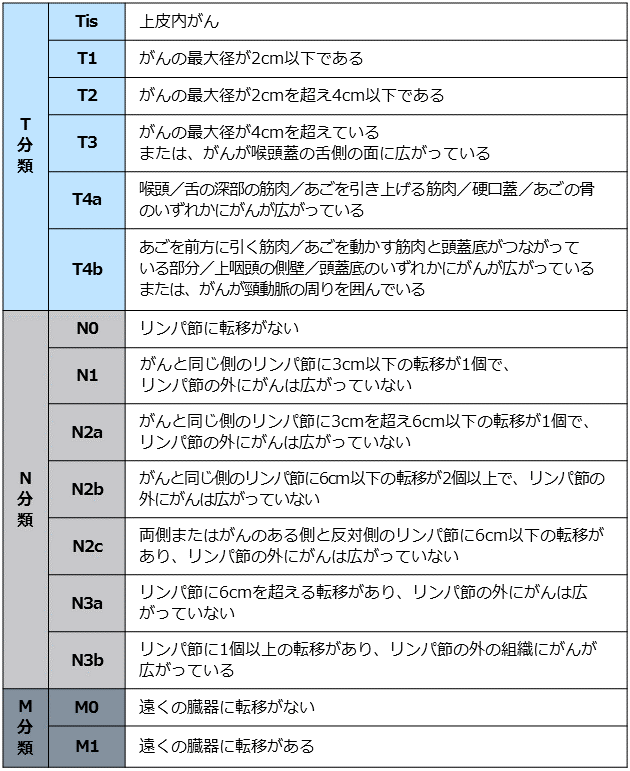
日本頭頸部癌学会編「頭頸部癌取扱い規約 第6版(2018年)」(金原出版)
https://ganjoho.jp/public/cancer/mesopharynx/treatment.html
中咽頭がん 病期分類 p-16(-)
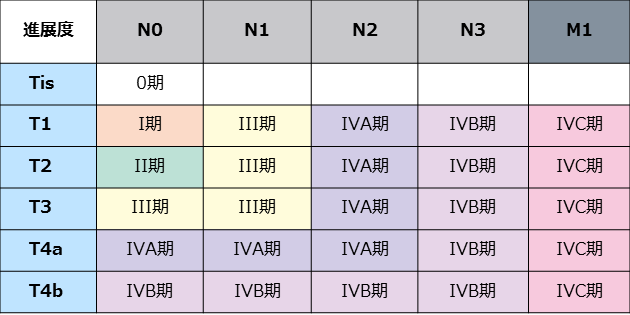
日本頭頸部癌学会編「頭頸部癌取扱い規約 第6版(2018年)」(金原出版)
https://ganjoho.jp/public/cancer/mesopharynx/treatment.html
中咽頭がん TNM分類 p-16(+)
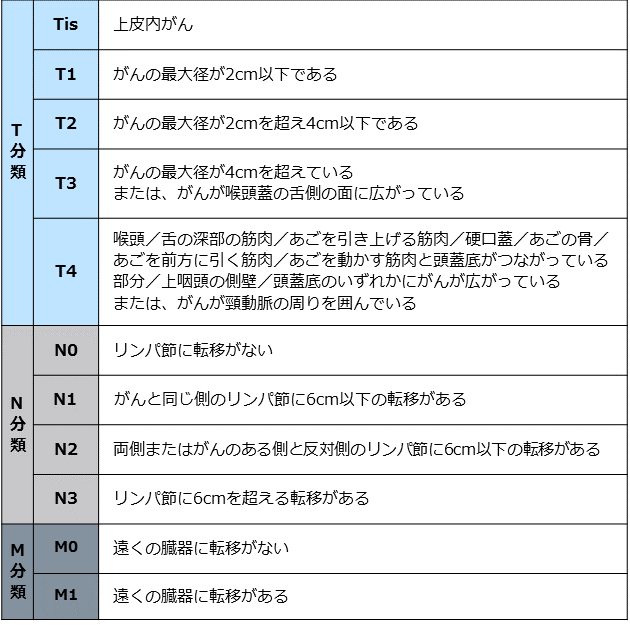
日本頭頸部癌学会編「頭頸部癌取扱い規約 第6版(2018年)」(金原出版)
https://ganjoho.jp/public/cancer/mesopharynx/treatment.html
中咽頭がん 病期分類 p-16(+)
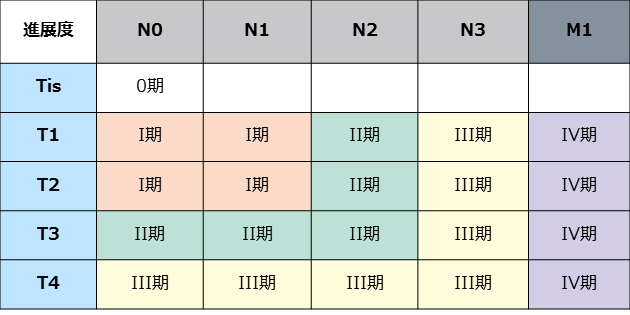
https://ganjoho.jp/public/cancer/mesopharynx/treatment.html
中咽頭がんの治療フローチャートは、以下の通りです。手術治療、化学療法、放射線治療を組み合わせて治療を行います。
治療フローチャート p-16(-), p-16(+) 共通
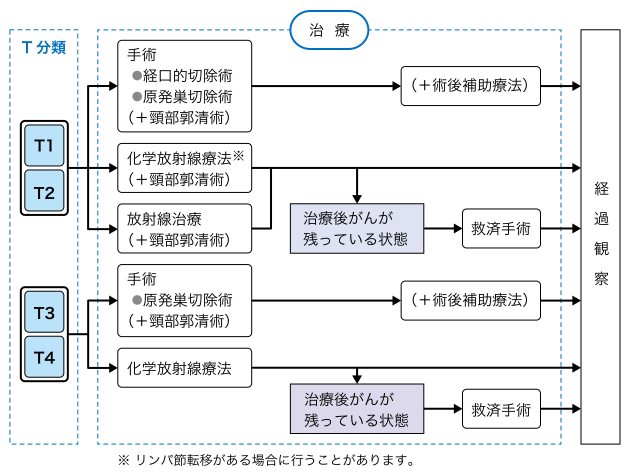
日本頭頸部癌学会編「頭頸部癌診療ガイドライン2018年版」(金原出版)
https://ganjoho.jp/public/cancer/mesopharynx/treatment.html
(がん情報サービス 中咽頭がん より転載)
中咽頭がんでは、手術治療による原発腫瘍の切除とリンパ節の切除が中心になります。化学療法、放射線治療を併用して行います。
中咽頭がんの手術では、がんの進行度により、口から器具を入れて内視鏡下にがんを切除する経口的切除術と、頸部の皮膚を切開して行う手術があります。併せて頚部郭清術が行われます。
経口的手術は適応が限られます。(T1, T2)
中咽頭がんの手術治療では、顎骨を合併切除する場合があります。このときは、術後の嚥下機能に障害が出ますので、がんの進行度と手術治療についての十分な理解が必要です。
中咽頭がんでは、豊富なリンパ流のために頚部リンパ節への転移が非常に多く、多くの場合、頚部郭清手術が同時に行われます。
下咽頭がん
下咽頭がんの症状
嚥下困難、嚥下時の異物感、違和感。
長く続く咽頭痛。吐血、血痰。
開口障害、舌の運動障害。耳痛。
咽喉の奥の腫瘤、呼吸困難、嗄声(声がれ)、
などが主な症状です。
下咽頭がんの診断
内視鏡検査、CT, MRI、病理組織検査(生検)で診断が確定します。頚部超音波検査、PET検査が必要になる場合があります。
内視鏡検査はとくに有用であり、内視鏡で腫瘍の確認を行い、生検で病理組織診断を行うことで確定診断を得ます。
下咽頭がんは、初期には症状が乏しいため、発見が遅れる傾向にあります。さらに下咽頭がんがある程度進行しても、嚥下時の違和感だけのことがあります。そのため一般に、下咽頭がんは発見が遅れやすく、治療が困難になる傾向があります。
下咽頭は頚部へのリンパ流が豊富なため、早期に頚部リンパ節への転移が起こります。頚部の腫瘤(しこり)で下咽頭がんが発見されることも珍しくありません。このため、頚部の触診や頚部超音波検査は非常に有用な検査です。
下咽頭がんの治療
上咽頭がん、中咽頭がんの治療と同様に、TNM分類と病期分類を行って、治療方針を決定します。
下咽頭がん TNM分類

日本頭頸部癌学会編.「頭頸部癌取扱い規約 第6版(2018年)」(金原出版)
https://ganjoho.jp/public/cancer/hypopharynx/treatment.html
下咽頭がん 病期分類
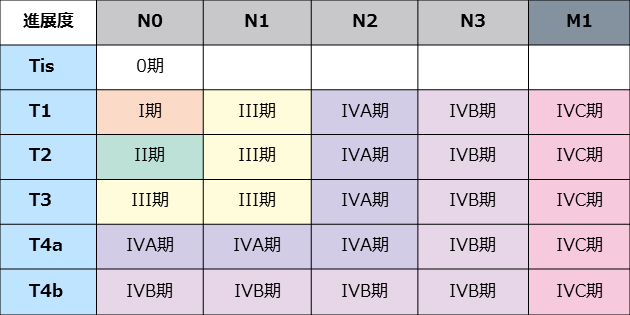
日本頭頸部癌学会編「頭頸部癌取扱い規約 第6版(2018年)」(金原出版)
https://ganjoho.jp/public/cancer/hypopharynx/treatment.html
治療フローチャート
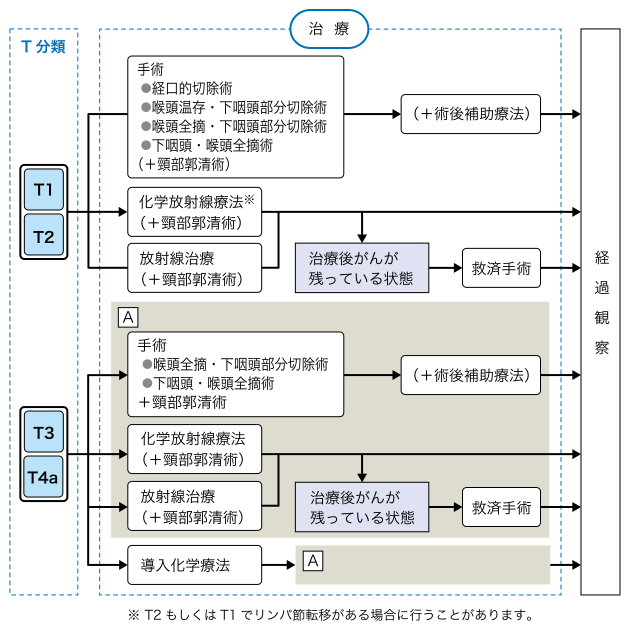
日本頭頸部癌学会編「頭頸部癌診療ガイドライン2018年版」(金原出版)
https://ganjoho.jp/public/cancer/hypopharynx/treatment.html
(がん情報サービス 下咽頭がん より転載)
下咽頭がんの治療は、手術治療が中心になります。放射線治療、化学療法も併用されます。
下咽頭がんの手術治療は、がんの切除とリンパ節の切除が中心となります。
下咽頭は、呼吸機能、嚥下機能、発声機能など生命の維持や日常生活におけるQOLに非常に重要な役割を担っている器官です。がんの進行度によってこれらの重要な機能が失われたり脅かされたりしますので、がんを完全に切除した後に、同一体内の移植手術によって「再建手術」を行い、嚥下機能や発声機能が可能な限り保存されるように、手術術式が細かく組み立てられています。
下咽頭がんの手術
下咽頭がんの手術では、がんの進行度により、口から器具を入れて内視鏡下にがんを切除する経口的切除術と、頸部の皮膚を切開して行う手術があります。
頚部リンパ節への転移の多さから、ほとんどの症例で頚部郭清手術を行います。明らかな転移が見られない場合でも、予防的頚部郭清手術を行うことがあります。
喉頭温存・下咽頭部分切除術
下咽頭・喉頭全摘術
下咽頭・喉頭・頸部食道全摘術
下咽頭・頸部食道切除術
などの手術術式がありますが、これらは手術を行う耳鼻咽喉科頭頸部外科医が選択します。
各手術術式の詳細な説明は、かなり専門的になりますので、治療を受ける各医療機関で主治医とご相談されることをお勧めします。
ご注意
これまで書いてきたことの多くは、
がん情報サービス
(国立がん研究センター公式サイト)
https://ganjoho.jp/public/index.html
から多くを引用、転載、抜粋、要約しています。
本文中に記載された治療内容は、すべて
日本頭頸部癌学会編「頭頸部癌取扱い規約 第6版(2018年)」(金原出版)
からの内容です。
これらに記載されている内容は、一般的な指針でありガイドラインです。
個人個人の患者さんの治療に関しては、1人1人条件が違いますので、治療を行う医療機関の担当医と、直接ご相談された上で最終的な治療方針を決定されることをお勧めします。
咽頭がんについて思うこと
耳鼻咽喉科頭頸部外科領域のがんとして頻度の高い、咽頭がんについて多くの情報を書いてきました。咽頭がんについての理解や考察も重要ですが、最も大切なことは、
がんを早く発見すること
に尽きるのではないでしょうか。
症状の乏しいがんもあり、自分で調べても絶対にわかりません。自分で咽喉の奥は覗けません。
耳鼻咽喉科外来で30秒の内視鏡検査(ファイバースコープ検査)を行うだけで、簡単に腫瘍があるかどうかがわかります。
現在何か異常を感じている方、すこし前からおかしい方、症状が以前から気になっている方、心配な方も含めて、腫瘍(がん)ができているかどうかを知りたい方は、ぜひ、かかりつけの耳鼻咽喉科医にご相談ください。
わずか30秒の簡単な検査でがんの診断が可能です。異常があるかないかを、きちんと診断してくださると思います。

(イメージです)